Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
С негативной реакцией организма малыша на продукты питания сталкиваются многие родители. Непереносимость определенных компонентов может наблюдаться как у младенцев, так и более старших деток. Успех лечения патологии во многом зависит от осведомленности взрослых, соблюдения гипоаллергенной диеты и рекомендаций доктора. Чем раньше будет диагностирована аллергия и начало лечение, тем ниже риск опасных осложнений.
Как возникает пищевая аллергия у ребенка
Болезнь представляет собой высокую чувствительность иммунной системы к конкретным веществам в продуктах питания. Развивается пищевая непереносимость у детей вследствие того, что иммуноглобулин Е (белок) вступает в химическую реакцию с «провокатором». Проявляется аллергия в виде высыпаний, которые возникают на коже после употребления определенных продуктов питания. Недуг одинаково часто встречается как у девочек, так и у мальчиков.
Симптоматика аллергии может проявляться в любом возрасте, даже у грудничков до года. Провоцирующими факторами при этом выступают аллергены в продуктах питания, которые после попадания в организм проходят через органы пищеварения и легко всасываются кишечником. В крови чужеродные агенты распознаются клетками иммунной системы. Контакт с веществом-аллергеном приводит к началу множества воспалительных реакций. В это время выделяется огромное число биологически активных веществ.
Особым признаком аллергической реакции является повышение количества иммуноглобулина Е (в норме его уровень всегда стабильно одинаковый). Другими веществами, которые тоже стимулируют воспалительный процесс, служат гистамин и брадикинин – они воздействуют на диаметр и тонус кровеносных сосудов. Высокая концентрация этих веществ становится причиной спазма периферических артерий, что способствует нарушению сократительной способности сердечной мышцы и резкому снижению артериального давления.
Биологически активные компоненты, образующиеся во время аллергической реакции, неблагоприятно воздействуют на органы ЖКТ, что приводит к сбоям пищеварительной функции организма, они снижают моторику кишечника. При несвоевременном удалении аллергенов из организма неприятные симптомы могут сохраняться на протяжении длительного времени.
Причины
У малышей, склонных к аллергическим реакциям, заболевание проявляется очень рано, вплоть до месячного возраста. Как правило, аллергия дает зуд и кожные высыпания. Основными причинами, вызывающими проявления недуга, являются:
- Неправильное меню женщины. Рацион будущей мамы предопределяет здоровье крохи, поэтому женщинам в положении не стоит употреблять цитрусовые, клубнику. Кроме того, рекомендуется ограничить количество рыбы, морепродуктов в рационе. На последних месяцах стоит убрать из меню коровье молоко, заменив его кисломолочными продуктами.
- Неверное кормление ребенка. К аллергии может привести ранний ввод искусственных смесей. Это обусловлено тем, что многие из таких продуктов изготовлены на основе белка коровьего молока, который представляет собой сильнейший аллерген. В связи с этим рекомендуется кормить ребенка грудью как минимум в течение первого года его жизни. Это защитит малыша от множества недугов и послужит залогом для крепкого иммунитета в будущем. При невозможности грудного вскармливания, стоит отдать предпочтение гипоаллергенным смесям на основе козьего или соевого молока. У более старших деток провокатором может выступать пища с содержанием консервантов, ароматизаторов, красителей, эмульгаторов, пр.
- Неправильное введение прикорма. Симптомы патологии часть возникают вследствие употребления малышом «взрослой» пищи. Это указывает на несвоевременность ввода прикорма либо слишком большой порции. Некоторые мамочки предлагают ребенку сразу несколько видов продуктов, что тоже отрицательно отражается на его здоровье. Чтобы предотвратить развитие пищевой непереносимости, важно соблюдать в этом вопросе рекомендации педиатра.
- Наследственность. Если родители – аллергики, малыш тоже будет склонен к аллергическим реакциям.
- Применение антибиотиков. При лечении младенца такими препаратами риск возникновения болезни сильно возрастает, поскольку в течение первого года жизни у крохи формируется иммунная система, а антибиотики могут нарушить этот естественный процесс.
- Перекармливание. В питании обязательно должна быть умеренность, поскольку перекорм способен вызвать аллергическую реакцию. При этом провоцировать ее могут даже продукты, которые раньше нормально воспринимались организмом крохи.
- Разные патологии. Нередко причиной пищевой непереносимости у деток выступает какая-либо первичная патология, к примеру, заболевание желчевыводящих путей, пищеварения или печени. Развитие аллергии способна вызвать нарушенная микрофлора кишечника. Как правило, в основе таких недугов лежит неправильное питание малыша, но иногда они могут быть врожденными.
Чтобы вылечить патологию, изначально из меню крохи исключают пищу, способную вызывать неприятную симптоматику в виде зуда, покраснения кожи, сыпи и т. д. Продуктов, стимулирующих аллергию много, но среди самых распространенных причин возникновения болезни выделяются такие:
- Цитрусы, другие экзотические фрукты. Экстрактивные компоненты и фруктовые кислоты имеют выраженные свойства аллергенов. Даже их небольшое количество способно вызвать проявления болезни.
- Морепродукты. Мамочки, как правило, вводят их в детский рацион после достижения крохой 3–4 лет. В это время зачастую регистрируются первые симптомы пищевой аллергии. Морепродукты способны стать причиной даже отека Квинке или анафилактического шока.
- Шоколад и сладости с содержанием какао. Вызвать недуг может никель или различные виды масел в составе таких лакомств.
- Коровий белок. Непереносимость лактозы – частое явление среди детей. Как правило, его признаки становятся заметными еще на первом году жизни крохи.
- Глютеносодержащие продукты. Этот растительный белок есть в муке и во многих злаковых культурах. При попадании глютена в детский кишечник, компонент вызывает симптомы целиакии и аллергической реакции.
- Желтые, красные и другие яркие ягоды, фрукты. Они содержат массу натуральных красителей, способствующих развитию аллергии. Эти вещества обладают высоким аллергенным эффектом, поэтому должны вводиться в рацион малыша очень осторожно.
- Пища, изготовленная промышленным способом. Как правило, такие продукты содержат много вкусовых добавок и специй, поэтому оказывают сенсибилизирующее воздействие на иммунитет и провоцируют возникновение пищевой непереносимости.
- Сладкие напитки. Некачественные красители приводят к появлению аллергии, а при длительном приеме оказывают токсическое воздействие на печень, поджелудочную железу.
- Неправильно подобранные детские смеси. Некоторые из адаптированных каш для малышей становятся причиной аллергических реакций. Чем больше ингредиентов в составе таких смесей, тем тяжелее определить, какой послужил аллергеном. Как правило, неприятная симптоматика проявляется у деток после употребления каш с сухим коровьим молоком или глютеном в составе.
- Яйца (куриные, перепелиные). При наличии у ребенка непереносимости курятины, риса развития аллергии на яйца составляет 80%.
- Орехи. Даже малое количество измельченного продукта в составе каши или батончика, способно вызвать развитие аллергических проявлений.
Признаки пищевой аллергии у детей
Проявление недуга у малышей в каждом конкретном случае индивидуально, при этом один и тот же продукт у разных деток способен вызвать отличные реакции. Пищевая непереносимость, как правило, проявляется такими общими группами симптомов:
- Поражения кожи. Признаками этого являются сыпь, покраснение кожи, появление обильной потницы даже при легком перегревании, шелушение (как правило, локализируется в волосистой части головы), диатез, отек Квинке, возникновение опрелостей.
- Проблемы в работе ЖКТ. Проявляются в виде запоров, частого жидкого стула с пеной или окрашенного в зеленый цвет, рвоты, колик, метеоризма.
- Респираторные нарушения. К этой категории относятся такие симптомы, как: аллергический ринит (заложенность носа, насморк с бесцветными выделениями, отечность слизистой), отит, головные боли, заложенность ушей, ухудшение слуха, аллергический конъюнктивит, бронхоспазм, затруднение дыхания и т. д.
Серьезную степень пищевой непереносимости лечат исключительно в условиях стационара. Незамедлительного обращения к врачу требует пищевая аллергия у детей, которая проявляется такими признаками:
- опухание языка;
- затруднение глотания;
- чувство сдавленности в горле.
Перечисленные признаки указывают на развитие отека Квинке – опасного для жизни состояния. Если у ребенка наблюдается общая слабость, головокружение, ухудшение зрения – это свидетельствует о снижении давления. При его падении до критического уровня возможны фатальные последствия. Об анафилактическом шоке говорят высокое давление, потеря сознания, судороги, резкая одышка, сыпь – это тоже повод для незамедлительного обращения в больницу.

Чем опасна аллергия у детей
Родителям обязательно следует знать симптоматику недуга, чтобы быстро определить его у ребенка и обратиться к педиатру. Любое промедление может привести к серьезным последствиям. Самостоятельное лечение недопустимо, любые терапевтические методы можно использовать лишь после консультации врача. Доктор обследует малыша и назначит оптимальный вид лечения пищевой непереносимости. Пренебрежение терапией приводит к таким последствиям, как:
- аллергический васкулит;
- снижение давления;
- анафилактический шок;
- гемолитическая анемия;
- бронхиальная астма;
- ожирение;
- экзема;
- сывороточная болезнь (иммунная реакция на введение чужеродных белков);
- усугубление хронических болезней пищеварительной, сердечно-сосудистой системы, ЛОР-органов.
Диагностика
Для выявления у детей пищевой непереносимости необходимо проведение обследования. Диагностика болезни представляет собой комплекс мероприятий, как правило, врачи прибегают к таким методам:
- Анализ факторов риска. Специалист выясняет, какое меню, режим дня у ребенка, интересуется наследственной предрасположенностью. Эта информация важна для верной постановки диагноза.
- Ведение пищевого дневника родителями. Эта процедура должна занимать не меньше двух недель. Родителям следует записывать абсолютно все продукты, которые скушал кроха и возле каждого из них помечать, как организм ребенка отреагировал на пищу. Такая методика помогает выявить аллерген.
- Иммунологический анализ крови. Достоверное лабораторное исследование, предполагающее определение наличия специфического иммуноглобулина в крови, взятой из вены. Если в результате анализа было обнаружено избыточное количество вещества, у крохи высок риск наличия пищевой аллергии.
- Анализ крови на провокаторов. Определяет наличие в биологическом материале распространенных аллергенов. Иногда такое исследование не обнаруживает все имеющиеся в крови провокаторы, поэтому даже установив тип аллергена, нужно очень осторожно вводить новые продукты в детское меню.
- Кожные пробы. Исследование проводится деткам старше 5 лет. На предплечье делают неглубокие царапины (насечки), на которые наносят раствор аллергенов. Спустя 10 минут можно оценивать результаты. Покраснение и воспаление сигнализируют о том, что данный продукт провоцирует пищевую аллергию.
Лечение пищевой аллергии у детей
Методы борьбы с заболеванием основаны на диетическом питании (из рациона исключается продукт-провокатор), иммунотерапии и медикаментозном лечении. Последнее хоть и не устраняет причину пищевой непереносимости, но быстро купирует неприятную симптоматику. При развитии симптомов аллергической реакции, родителям необходимо незамедлительно оказать малышу помощь:
- промыть ротовую полость теплой водой;
- исключить дальнейший контакт с возбудителем аллергии;
- приложить к зудящим участкам тела прохладный компресс;
- дать крохе антигистаминное средство – Тавегил, Лоратадин, Кларитин.
Если у ребенка наблюдается нарушение дыхания, спазмы в горле, появление одышки, охриплость, болезненный синдром в животе, тошнота или рвота, зуд обширных участков тела, головокружение, ускорение пульса, потеря сознания или сильное сердцебиение – это весомый повод незамедлительно обратиться за помощью к врачу.

Рацион питания и режим дня
Важнейшей составляющей лечения патологии является правильно составленный рацион. Детям-аллергикам назначают особую диету, в основе которой исключение из меню пищи, способной вызвать нежелательные реакции. Как правило, рацион подбирается индивидуально для каждого пациента, с учетом проведенных исследований. Тем не менее в некоторых случаях доктора считают целесообразным применять общую гипоаллергенную диету, которая исключает все продукты-провокаторы.
Выше была перечислена нежелательная к употреблению еда, дополнительно следует перечислить продукты, которые разрешены ребенку с пищевой непереносимостью. Врачи-диетологи советуют составлять меню малыша на основе:
- нежирного мяса (курятины, индюшки, крольчатины);
- рыбы (трески, морского окуня);
- кисломолочной пищи (натурального несладкого йогурта, творога, кефира, ряженки);
- сухофруктов;
- хлебцев (кукурузных, рисовых, гречневых);
- субпродуктов;
- овощей, зелени (белокочанной, брюссельской капусты, зеленого салата, шпината, брокколи, огурцов, патиссонов, брюквы, кабачков);
- фруктов и ягод (груш, яблок, белой черешни, смородины, крыжовника);
- растительного, сливочного масла;
- манной, рисовой, овсяной, перловой каш;
- отвара шиповника, компота из груш и яблок, некрепкого чая, негазированной воды.
Гипоаллергенную диету, как правило, соблюдают 7–10 суток – этого времени хватает, чтобы добиться значительного улучшения в состоянии крохи. Когда симптоматика пройдет, в меню постепенно (по одному) возвращают привычные продукты. После употребления новой пищи на протяжении трех дней наблюдают за реакцией организма. Если пищевая непереносимость не проявилась, добавляют очередной продукт. Такая методика помогает выявить пищу, провоцирующую развитие аллергии.
Кроме диеты, ребенка с аллергической реакцией крайне важно обеспечить полноценным отдыхом. Качественный сон помогает быстро восстановить детский организм после болезни. Малышам обязательно нужно отдыхать днем не меньше 2–3 часов. Ночью ребенку следует спать около девяти часов.
Медикаментозная терапия
Лекарственные препараты назначаются лишь в тех случаях, когда пищевая аллергия принимает острую форму или диетическое питание не принесло ожидаемого результата. При этом важно помнить, что назначать какие-либо медикаменты может исключительно лечащий врач. Как правило, лечение детей включает такие средства:
- Антигистаминные препараты. Новейшие средства этой группы разрешено давать даже грудничкам, они не вызывают негативных последствий. Оптимальным выбором станут Супрастин, Парлизин, Зиртек.
- Сорбенты. Приносят значительное облегчение при очередном аллергическом приступе. Популярными представителями этой группы препаратов являются активированный уголь, Энтерос-гель, Полисорб, Энтеродез.
- Лекарства для нормализации работы ЖКТ. Пищевая непереносимость затрагивает органы пищеварения, поэтому часто провоцирует дисбактериоз. Чтобы нормализовать состояние ребенка, ему дают средства для восстановления микрофлоры кишечника. Самыми эффективными признаны Бификол, Линекс, Бифиформ.
- Другие средства для устранения неприятной симптоматики. К таким относятся кремы и мази от зуда, спреи и капли для носа (при аллергическом рините).
Иммунотерапия
Этот метод лечения помогает постепенно снизить интенсивность аллергической реакции. При иммунотерапии в организм малыша вводится немного антител к установленному аллергену. После происходит медленное снижение чувствительности организма к нему. Дозу антител через время увеличивают. С помощью иммунотерапии можно не только значительно снизить симптоматику, но и полностью устранить недуг. Продолжительность такого лечение составляет около 2 лет.
Народные рецепты
При частых рецидивах пищевой непереносимости, врачи рекомендуют дополнительно к медикаментозному лечению применять средства народной медицины. К числу самых эффективных относятся такие:
- Яичный порошок. Понадобится 5 домашних свежих яиц. Их моют, отваривают. После снимают скорлупу, освобождают ее от пленки, сушат и измельчают до консистенции порошка. Младенцам до 6 месяцев дают средство ежедневно (количество – на кончике ножа). Годовалым деткам нужно пару граммов порошка, а более старшим – ½ десертной ложки. Средство применяют до полного выздоровления.
- Мумие. Растворите 1 г продукта в литре кипяченой воды. Малышам до 3 лет необходимо давать по 50 г раствора, деткам от 3 до 7 лет – по 70 г, допустимая доза для школьников – полстакана. Курс продолжают 3 недели.
- Отвар крапивы. Это средство очищает кровь и снижает сенсибилизацию организма. Нужно взять 3 ст. л. сухих листьев, залить литром кипятка, прокипятить и настоять полчаса. Отвар дают крохе по 50 мл дважды за сутки перед приемом пищи.
Спустя 9 месяцев беременности, у вас на руках лежит маленькое чудо. Совсем скоро вы отметите, что ваш кроха уже отлично сидит, а потом он тянется в вашу тарелку за очередной порцией какой-то вкусняхи. Не за горами и период появления первого, а затем и всех остальных зубов.
Конечно, если сезон позволяет, то многие мамочки решают укрепить иммунитет своего малыша и дают ему различные фрукты и овощи. А маленькому карапузу очень интересно все проверять и исследовать, он с радостью берет ваши дарования. Но вот, прошло совсем немного времени, и малыш уже бегает. Теперь он с легкостью может ухватить не только какой-то фрукт на перекус, а и сладенькую конфетку.
Но что делать, если у ребенка пошла аллергия на сахар или фрукты? Какие действия должны предпринимать родители и как лечить? Давайте разберем далее в статье.
Аллергическая реакция – ответ иммунной системы на те или иные раздражители. Под пищевой аллергией имеют ввиду избыточную реакцию организма на продукты или их отдельные компоненты. Таким явлениям больше подвержены дети в возрасте до 1 года. Причиной тому является незрелость их пищеварительной и иммунной системы. При появлении любой сыпи важно понимать ее причину, чтобы можно было правильно отреагировать и принять соответствующие меры.

В грудничковом и детском возрасте пищевая реакция может возникнуть вследствие:
- Генетической предрасположенности. Если один из родителей страдает аллергическими реакциями, то шанс, что она передастся ребенку сводится к 20-30%, а вот, если оба родителя страдают, то тут шанс передать ребенку эту особенность поднимается до 60%.

- Неправильный образ жизни и питание в период беременности. Часто бывает, что женщины в этот период не могут отказаться от курения или грешат употреблением алкоголя, в таком случае у ребенка после рождения отмечается повышенная предрасположенность к аллергии.

- Перекорм, неправильный подбор смесей, ранний переход от грудного вскармливания на искусственное может отразиться неготовностью пищеварительной системы малыша и в результате вызвать какую-либо реакцию.

- Повышенная чувствительность к продукту или какому-то определенному его компоненту. Особенно часто пищевая аллергия встречается у детей на: сладкое, клубнику, цитрусовые, арахис, шоколад, молочные продукты.

- Слабый иммунитет или проблемы с ЖКТ и нарушение работы кишечника.
- Неблагоприятная экологическая ситуация. Загрязненность питьевой воды, которую вы используете для приготовления пищи и питья.

Данный процесс происходит вследствие того, что при попадании пищи в организм иммунитет принимает ее за враждебный элемент и начинает с ним бороться, вырабатывая иммуноглобулины, которые и выполняют защитную функцию. Это явление и запускает аллергические реакции в организме.
Симптомы пищевой аллергии у детей
Реакция может быть разной интенсивности. Все зависит от чувствительности организма и количества аллергена, который попал. Самыми опасными считаются мгновенные реакции и те, которые имеют острый характер. Так, например, отек горла и нёба, или онемение языка является срочной причиной вызова неотложной помощи и госпитализации.

Кроме того, очень важно понимать, как проявляется пищевая аллергия у детей. Так как лечение не даст результатов, если вы диагностируете или —собаку— вместо реакции на какой-то продукт. Поэтому давайте постараемся выяснить, какие симптомы должны вас насторожить:
Кожные аллергические проявления
Часто она проявляется в виде сыпи на коже различной интенсивности, красных пятен, шелушений, зуда и отека места поражения. Такой вид реакции самый часто встречаемый. Вы можете наблюдать сыпь не только на щечках, но и на шее, руках, ногах и животе.

Атопический (аллергический) дерматит
В возрасте до двух лет представляет собой сыпь в виде мелких пузырьков, которые потом сливаются в единый элемент, а после этого образуется корочка. Обычно отметить появление такой реакции можно на руках, ногах, шее.

В возрасте от 1 года и до 2-х лет пищевая аллергия у ребенка сопровождается шелушением и серьезным растрескиванием кожных покровов. После того как сыпь проходит, на том месте образовывается гиперпигментация.

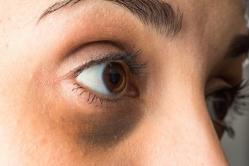
Отек Квинке и крапивница
Крапивница подразумевает под собой появление больших волдырей и припухлостей на коже, как реакция организма на попавший в организм аллерген. Часто такие припухлости могут пойти на горло, а также вызывать тошноту или рвоту.

Появление сильных отеков на какой-то части лица или конечностях говорит о заболевании – отек Квинке. Опасность его в том, что отек может перейти на область горла и гортани. В результате затрудняется дыхание, могут также отмечаться изменения в голосе и появление сухого, лающего кашля.

Несвоевременная реакция и помощь медперсонала может повлечь за собой летальный исход.
Строфулюс
Детское заболевание, которое чаще всего сопровождает детей в возрасте от 1 года до 4-х лет. Проявление его очень схожи с крапивницей. На сгибах ручек и ножек могут появляться пузырьки с жидкостью внутри. Они очень зудят, что приводит к тому, что малыш расчесывает тело до кровавых ран.

При выборе правильного метода лечения заболевание чаще проходит уже в зрелом возрасте. Однако, если не лечить вовсе, то болезнь может приобрести более тяжелые формы.
Диагностика
Точно диагностировать, что является причиной, может только врач-аллерголог. На приеме он осматривает малыша, изучает его результаты анализов и составляет для себя полную клиническую картину.
Пищевая аллергия наиболее трудно дифференцируется, так как поставить диагноз можно только при моментальной реакции организма на аллерген. В случае с совсем маленьким детьми аллерген может быть найден и исключен путем проб. Ребенка сажают на строгую диету, а затем постепенно вводят новые продукты. Помочь диагностировать причину у более взрослых деток помогают: иммунологический анализ крови и кожные аллергопробы.
Последний метод проводится детям старше 5-ти лет. На коже предплечья или спины делается небольшая царапина специальным инструментом, на нее наносятся аллергены. Спустя время, врач наблюдает за реакцией организма. Плюсом данного метода является его дешевизна, однако он подразумевает введение в организм аллергена и, соответственно, никто не может знать, какую реакцию он вызовет.

Метод иммунологического анализа крови очень похож на обычный анализ кров. Его суть заключается в том, что в условиях лаборатории проводятся исследования со взятым материалом. Плюс его заключается в том, что во-первых, не стоит так долго мучить малыша, во-вторых, проводить его можно практически при любом состоянии здоровья. А, в-третьих, проверить вы можете не только реакцию на основные аллергены, а и на все, которые хотите. Единственным минусом данного метода является его цена, она значительно выше, чем у двух предыдущих методов.

Лечение пищевой аллергии у детей
Самое важное, что должны сделать родители в данной ситуации, это – показать кроху врачу . Только после сдачи всех анализов и диагностирования проблемы он назначит комплексную терапию.
В дальнейшем вам будет рекомендовано исключить аллерген из жизни, давать лекарства, которые назначил вам врач, и принимать меры, которые помогут повысить иммунитет малыша, а именно – заниматься спортом, наладить режим питания и дня, правильное питание и естественную витаминизацию. Не стоит до консультации врача заниматься самолечением, это может нанести непоправимый урон здоровью вашего крохи. После того как вы увидите улучшения, не стоит прекращать курс лечения. Вы должны пройти его до конца.

Давайте разберем, в чем суть лечения, чтобы вы не пугались этого грозного слова. Итак, после выявления аллергена врач назначит строгую диету. Зачастую бывает и так, что на этом все симптомы уходят и лечение заканчивается. Но в случае, когда она имеет более серьезный характер, то врач назначает комплексную терапию, которая нацелена на: купирование симптомов, выведение из организма аллергенов и восстановление микрофлоры кишечника. В зависимости от возраста малыша, ему может быть назначено и медикаментозное лечение. Для этого используют: энтеросорбенты, антигистаминные препараты, крема или мази местного характера для снятия покраснений и воспалений, препараты, которые снимают респираторную симптоматику.

Современная медицина также часто прибегает к лечению гомеопатическими препаратами. Плюс их в том, что они не содержат химические вещества, которые пагубно влияют на детский организм. Однако лечение таким образом требует более длительного времени.
Осложнения
Опасность заключается в ее острых проявлениях. Неквалифицированная и несвоевременная помощь малышу может повлечь за собой самые печальные последствия.
Опасными считаются такие проявления: бронхоспазм, анафилаксия, отек гортани. Если же не принимать меры для того, чтобы купировать приступы, то аллергия может перерасти в атопический дерматит или бронхиальную астму.
Аллергические реакции оставляют свой существенный отпечаток в работе детской иммунной системы. Она значительно ослабевает, что приводит к более частым простудам и инфекционным заболеваниям.

Особенности пищевой аллергии у новорожденных
В первые месяцы, да и годы для ребенка очень важным является мамино молоко. Оно помогает наладить работу желудочно-кишечного тракта, развить стойкий иммунитет, а также установить сильную психологическую связь между мамой и малышом.

Иногда у ребенка может наблюдаться аллергия, хотя он ничего, кроме «мамы» не кушал. В таком случае вам стоит понимать, что все, что вы съели, и все, что находится у вас в желудке, находится и у малыша. В первое время кормления грудью важно придерживаться простой , постепенно расширяя и пополняя свой рацион все новыми и новыми блюдами и продуктами.
Действительно, есть продукты, которые чаще всего вызывают у детей реакцию: шоколад, цитрусовые, арахис. Однако, вы можете составить свой рацион таким образом, чтоб он был максимально богат и не содержал этих продуктов. Например, арахис можно попробовать заменить —семечками при грудном вскармливании—. Если же вы очень хотите съесть что-то, то начинайте с маленькой дольки или кусочка, постепенно увеличивая порцию.

В случае, если вы увидели на малыше реакцию, то исключите этот продукт и попробуйте его снова через 3 недели. Небольшие ограничения в еде не доставят вам дискомфорта, но зато уберегут малыша от неприятных ощущений в желудке, колик, вздутий и помогут ему правильно и полноценно развиваться.
Жизненные ситуации бывают разные и если вы не кормите ребенка грудью, то помочь в выборе смеси вам должен врач, учитывая особенности вашего малыша. Покупать любую смесь без консультации, опираясь на рекламу, очень рискованно.

Образ жизни малыша с пищевой аллергией
При правильном и комплексном лечении выздоровление ребенка проходит быстро. Однако, вам стоит с осторожностью относиться к продуктам, которые вызывают реакцию, не использовать их в приготовлении совсем или, в крайних случаях, добавлять понемногу.
Помните, что если у вас аллергия на арахис, то вам стоит ограничивать употребление и схожих с ним продуктов, например, лесного ореха или кешью.
В моменты проявления реакции не стоит полагаться на свой опыт и знания подруг, немедленно отправляйтесь к врачу и соблюдайте все предписанные им правила. Конечно, вы вправе прибегнуть и к методам народной медицины, но лучше это делать, когда опасность для здоровья малыша миновала.

После полного восстановления займитесь повышением его иммунитета: правильное питание, соблюдение режима дня и регулярные занятия спортом помогут не только укрепить иммунитет вашего крохи, но и будут отличным профилактическим средством в проявлении аллергии.
Видео о пищевой аллергии у детей
Я предлагаю вам посмотреть короткое видео, в котором врач-аллерголог рассказывает, что чаще всего бывает причиной пищевой аллергии у детей раннего возраста. Вы также сможете услышать несколько рекомендаций, которые помогут вам справиться с этим недугом.
Родившись, малыш попадает в абсолютно новый и неизведанный мир. Первым делом его окружают заботой, лаской и любовью родители. Самое лучшее, что может дать молодая мама малышу, – грудное молоко. Однако, иногда, из-за несовершенства в работе иммунной системы, организм малыша не принимает тот или иной продукт, который ему попадает с маминым молоком или во время прикорма.
Пищевая аллергия у ребенка - крайне неприятное состояние. Несмотря на кажущуюся незначительность заболевания, оно сильно снижает качество жизни. При этом иногда сложно выявить патологию. Ведь она способна «маскироваться» под различные недуги. Чтобы ваш ребенок не стал жертвой данного заболевания, внимательно ознакомьтесь с характеристикой недуга.
Описание недуга
Пищевая аллергия у детей, согласно медицинской терминологии, - это высокая чувствительность иммунной системы к определенным компонентам, содержащимся в продуктах питания. Развивается патология в результате того, что белок (иммуноглобулин Е) вступает в химическую реакцию с отдельным «провокатором».
В большинстве случаев проявление пищевой аллергии у ребенка достаточно специфично. Симптоматика легко узнается даже теми родителями, которые не имеют медицинского образования.
Но иногда патология может быть достаточно коварной. Неприятные симптомы, возникающие у ребенка, воспринимаются родителями как инфекционные кожные недуги, расстройство желудка или простуда. При этом они даже не догадываются, что в основе всех проявлений лежит пищевая аллергия.
Конечно же, самым лучшим решением является своевременное обращение к врачу. Это позволит не только диагностировать патологию, но и защитить малыша от развития негативных последствий.
Причины возникновения
У детей, склонных к патологии, очень рано проявляется заболевание. Нередко возникает пищевая аллергия у месячного ребенка. Зачастую она проявляется зудом и кожными высыпаниями.

Основными причинами, провоцирующими аллергические реакции, по мнению врачей, являются:
- Неправильное питание во время беременности. Рацион будущей матери во многом предопределяет здоровье малыша. Беременным рекомендуется из своего питания исключить клубнику, цитрусовые. Следует ограничить употребление морепродуктов и рыбы. На последних месяцах женщине необходимо отказаться от коровьего молока. Рекомендуется вместо данного продукта предпочесть кисломолочные продукты.
- Ранний ввод искусственных смесей. Это частая причина, которая приводит к тому, что развивается пищевая аллергия у грудного ребенка. Следует знать: многие молочные смеси изготовлены из белка коровьего молока. А именно он представляет собой сильнейший аллерген, который провоцирует развитие заболевания. Именно поэтому рекомендуется кормить ребенка грудью как можно дольше. Это защитит малыша не только на первых годах жизни, но и заложит прекрасную «базу» на будущее. Если же грудное вскармливание в результате определенных причин невозможно, то лучше выбирать гипоаллергенные смеси. Они основаны на соевом белке либо козьем молоке. Такие смеси не приводят к развитию аллергии.
- Неправильное питание кормящей матери. Все врачи настаивают на тщательном соблюдении рекомендованной диеты. Конечно, все мамы помнят о строгом ограничении в питании. Но периодически могут возникать соблазны, перед которыми сложно устоять. Если в еде допускаются грубые погрешности, то у малыша очень часто возникает пищевая аллергия.
- Неправильное введение прикорма. Неприятная симптоматика часто возникает после употребления крохой «взрослой» пищи. Такая картина наблюдается в результате несвоевременного ввода прикорма, слишком большого количества еды, употребляемой за раз. Некоторые мамы дают малышу сразу несколько разновидностей продуктов питания, что тоже негативно сказывается на здоровье младенца. Чтобы не развилась пищевая аллергия у ребенка, очень важно соблюдать все рекомендации педиатра.
- Наследственность. Если у родителей диагностируется аллергия, малыш также склонен к патологии. При этом у крохи может проявиться любая форма заболевания.
- Применение антибиотикотерапии. Если такие препараты используются на первом году жизни малыша, то впоследствии у ребенка может развиться аллергия. Ведь именно в этот период интенсивно формируется иммунная система. Антибиотики могут серьезно нарушить естественный процесс.
- Перекармливание. Это очень важный момент. Некоторые родители совершенно забывают об умеренном питании. Любой плач ребенка воспринимается как требование еды. Такое мнение ошибочно. Перекорм ребенка часто приводит к аллергическим реакциям. При этом спровоцировать их могут даже те продукты, на которые ранее малыш реагировал нормально. В этом случае аллергенами могут стать: грудное молоко, продукты прикорма, адаптированные смеси.
- Неправильное питание. Иногда развивается заболевание, когда ребенку 2 года. Пищевая аллергия зачастую спровоцирована большим количеством в рационе консервантов, красителей, эмульгаторов, ароматизаторов. Такие вещества чужеродны для организма. Поэтому иммунная система воспринимает их как агрессоров, с которыми немедленно начинает борьбу.
- Различные патологии. Почему возникает пищевая аллергия у ребенка 3 лет? Нередко в основе лежат заболевания системы пищеварения, желчевыводящих путей, печени. К развитию патологии может привести нарушенная микрофлора кишечника. В основе таких болезней нередко лежит неправильное питание. Но иногда недуги могут быть врожденными. В этом случае неприятная симптоматика даст о себе знать гораздо раньше.
Продукты-аллергены
Для борьбы с патологией изначально следует исключить ту еду, которая способна вызвать неприятное состояние. Очень сложно определить, какие продукты лежат в основе заболевания у маленьких детей.

Чаще всего пищевая аллергия у ребенка (1 год) спровоцирована такими составляющими, как:
- белки коровьего молока (в любом виде);
- рыба (особенно морская);
- белки перепелиных, куриных яиц (иногда и желтки, но такое встречается редко);
- ягоды, овощи, фрукты красного либо ярко-желтого цвета;
- белки пшеницы, ржи, овса, риса (в них содержится аллерген - глютен).
Малышам рекомендуется вводить в рацион только один продукт раз в 2 недели. Это позволит определить, чем именно спровоцирована аллергия. Следовательно, исключить такой продукт будет легко. Следует помнить о важном правиле - любой новый продукт вводится в питание в малых дозах.
Сложнее обстоит дело со старшими детками. К перечисленным выше продуктам добавляется ряд дополнительных. Ведь рацион ребенка значительно расширяется.
Сильная пищевая аллергия у ребенка может быть вызвана следующими продуктами:
- разновидностями орехов;
- кальмарами, креветками, устрицами и другими видами морепродуктов;
- цитрусовыми, клубникой, киви, сливами;
- пищевыми добавками, красителями, консервантами, эмульгаторами;
- натуральным медом, шоколадом;
- бобовыми.
Такая пища является очень опасной для ребят от 1 года до 4 лет. Иммунная система малыша за это время приобретает необходимые навыки распознавания «провокатора»- белка. Реакция организма уже не столь бурная. Но обольщаться на этот счет не стоит. Обострения аллергии будут возникать реже, однако очень высок шанс, что организм «переключится» на другие провокаторы: пыльцу растений, бытовую пыль.
Характерная симптоматика
Достаточно разнообразным может быть проявление пищевой аллергии у ребенка. При этом один и тот же продукт способен вызывать у разных детей разнотипные реакции.
Пищевая аллергия зачастую проявляется:
- поражениями кожи;
- респираторными нарушениями;
- проблемами ЖКТ.
Рассмотрим каждую группу симптомов.
Признаки аллергического поражения кожи:
- возникновение сыпи на поверхности;
- покраснение;
- обильная потница, возникающая даже в результате легкого перегревания;
- крапивница;
- образование характерных чешуек, шелушение (зачастую в волосистой области головы, бровях);
- диатез - шелушение и зуд щек;
- отек Квинке;
- наличие опрелостей, несмотря на тщательный гигиенический уход.

Симптоматикой патологии, затрагивающей ЖКТ, являются:
- запоры;
- метеоризм;
- частый жидкий стул с наличием пены или зелени;
- колики;
- срыгивание;
- рвота.
К респираторным нарушениям относят следующие признаки болезни:
- Аллергический ринит (заложенность носа, отечность слизистой, наличие насморка со слизистыми, бесцветными выделениями).
- Головные боли.
- Отит. Снижение слуха, заложенность ушей.
- Аллергический конъюнктивит (зуд, жжение в глазах, покраснение слизистых, желтоватые либо прозрачные выделения).
- Бронхоспазм. Ощущение стеснения в груди, свистящее, затрудненное дыхание.
В зависимости от проявлений симптоматики патологию подразделяют на:
- слабую;
- умеренную;
- тяжелую.
Серьезная степень пищевой аллергии лечится только в условиях стационара.
Незамедлительного обращения к докторам требует патология, проявляющаяся следующими признаками:
- Ощущение распухшего языка, сдавленность в горле, затруднение глотания. Такая симптоматика может сигнализировать об опасном состоянии - отеке Квинке. Данная патология является серьезной угрозой для жизни.
- Общая слабость, снижение остроты зрения, головокружение. Эти признаки свидетельствуют о гипотонии. В результате патологии происходит снижение давления. Его падение до критического уровня несет фатальные последствия.
- Резкая одышка, судороги, сыпь. Повышенная температура при пищевой аллергии у ребенка, высокое давление, отечность легких и даже потеря сознания. Такая симптоматика характеризует опасную патологию - анафилактический шок. Зачастую такое явление провоцируют не продукты питания, а лекарственные препараты.
Чем опасна патология?
Каждый родитель должен знать, если возникла у ребенка пищевая аллергия, что делать. Безотлагательно обращаться к педиатру! Любое промедление может привести к достаточно серьезным последствиям.
Не надо предпринимать попыток самостоятельного лечения. Любые методы можно использовать после консультации со специалистом. Только грамотный врач, обследовав кроху, способен сказать, как вылечить пищевую аллергию у ребенка.
Игнорирование патологии может привести к таким осложнениям, как:
- снижение давления;
- аллергический васкулит;
- анафилактический шок (его провоцируют: рыба, орехи, морепродукты);
- бронхиальная астма;
- гемолитическая анемия;
- экзема;
- ожирение;
- сывороточная болезнь.
Кроме того, данное заболевание способно поддерживать хронические патологии сердечно-сосудистой, пищеварительной систем, ЛОР-органов.

Методы диагностики
Чтобы определить, как лечить пищевую аллергию у ребенка, необходимо тщательное обследование. Диагностика патологии - достаточно сложная задача, которая требует целого комплекса мероприятий.
Зачастую врачи прибегают к следующим методам:
- Анализ факторов риска. Доктор выяснит у родителей, каков рацион ребенка, режим питания. Узнает о наследственной предрасположенности. Такая информация очень важна для постановки правильного диагноза.
- Ведение родителями пищевого дневника. Данная процедура, как правило, растягивается на 2 недели. Родители должны скрупулезно и тщательно записывать все продукты, которые употребляет кроха. Возле каждого продукта обязательно фиксируется реакция организма на него. Такое мероприятие позволяет очень точно выявить аллерген.
- Иммунологический анализ крови. Это крайне достоверное лабораторное исследование. В крови, взятой из вены, определяется содержание специфического иммуноглобулина. Если анализ подтверждает избыточное содержание данного вещества в сыворотке, то высок шанс наличия у малыша пищевой аллергии.
- Исследование крови на провокаторы. Такой анализ позволяет определить распространенные аллергены. Но иногда подобное обследование не выявляет всех провокаторов. Поэтому, даже определив аллерген, следует очень осторожно вводить новые продукты в рацион ребенка.
- Кожные пробы. Анализ делают, как правило, ребятам старше 5 лет. На предплечье малыша проводят небольшие царапины. На них наносят воду, в которой растворены аллергены. Спустя 10 минут оценивают результаты. Воспаленная, красная царапина сигнализирует, что данный продукт вызывает у малыша пищевую аллергию.
Методы борьбы с болезнью
Как вылечить пищевую аллергию у ребенка? Такой вопрос задают многие родители, наблюдающие мучительную симптоматику у своих малышей.
Методы борьбы с патологией основаны на следующих мероприятиях:
- Диетическое питание. После определения аллергена его рекомендуется исключить из питания малыша. Если провокатором становится необходимый продукт для развития ребенка, то доктор порекомендует добавки либо еду, способную его заменить. Кроме того, родителям необходимо очень осторожно вводить в питание малыша готовую пищу. К примеру, злаковые батончики, мюсли, мороженое. Прежде чем ребенок их съест, обязательно изучите ингредиенты данного продукта, которые печатаются на этикетке.
- Иммунотерапия. Это мероприятие, которое позволяет постепенно снижать интенсивность реакции на определенный аллерген. В организм вводится малое количество антител к установленному провокатору. Постепенно наблюдается снижение чувствительности к нему. В этом случае доза антител увеличивается. Данный метод позволяет значительно снизить неприятную симптоматику пищевой аллергии. Некоторым пациентам удается даже полностью излечиться от недуга.
- Медикаментозная терапия. Данное лечение является своеобразной «скорой помощью». Оно не избавляет кроху от причин патологии, но отлично устраняет симптоматику. К лекарственным препаратам прибегают для купирования приступа аллергии и снижения ее проявлений.
Диетическое питание
Самым важным звеном в лечении патологии является правильный рацион. Детям назначается специальная гипоаллергенная диета. В ее основе - исключение из питания продуктов, способных вызывать нежелательные реакции.

Зачастую данный рацион подбирается для каждого ребенка индивидуально, на основании проведенных тестов. Но иногда доктора считают целесообразным использовать обширную гипоаллергенную диету. Такое питание исключает все продукты-провокаторы.
Выше разбиралось, какие продукты нежелательны. Теперь рассмотрим, что можно ребенку при пищевой аллергии.
Диетологи советуют основывать питание малыша на следующих продуктах:
- Нежирное мясо (свинина, говядина, курица).
- Рыба: морской окунь, треска. Детям до 1 года употребление такой еды не рекомендовано.
- Кисломолочная пища: натуральный йогурт (без добавок), ряженка, кефир, творог.
- Хлебцы: гречневые, рисовые либо кукурузные.
- Сушеный чернослив, а также груши, яблоки.
- Субпродукты: почки, печень и язык.
- Овощи, зелень (брюссельская, белокочанная или цветная капуста, зеленый салат, огурцы, шпинат, брокколи, кабачки, укроп, петрушка, патиссоны, брюква, репа).
- Фрукты и ягоды: белая смородина, груши, крыжовник, белая черешня, зеленые яблоки.
- Крупы: манная, рисовая, перловая, овсяная.
- Масло: подсолнечное, оливковое, сливочное.
- Напитки: отвар шиповника, некрепкий чай, негазированная минералка, компот из груш, яблок.
Спустя определенное время, когда пройдет у ребенка пищевая аллергия, разрешается постепенно вводить в меню исключенные продукты. После употребления новой еды на протяжении 3 дней наблюдают реакцию организма. Если аллергия не возникла, то переходят к вводу следующего продукта.
Данный метод позволяет выявить ту пищу, которая провоцирует развитие патологии.
Медикаментозное лечение
Данная терапия предпринимается только тогда, когда остро встает вопрос, как лечить пищевую аллергию у ребенка, если диетическое питание не принесло желаемого результата.
Но помните, что медикаментозные препараты подбирает только врач. Ведь даже самые эффективные лекарства могут оказаться не только бесполезными, но иногда способны нанести вред здоровью крохи.
В медикаментозное лечение включаются следующие средства:
- Антигистаминные препараты. Современные противоаллергические лекарства разрешено применять даже для грудных детей. Последнее поколение препаратов не вызывает негативных последствий. Отличными медикаментами являются: «Супрастин», «Зиртек», «Парлазин».
- Сорбенты. Они приносят во время приступа аллергии значительное облегчение ребенку. Популярными средствами являются: «Энтеродез», «Активированный уголь», «Полисорб МП», «Энтерос-гель».
- Лекарства, нормализующие функционирование ЖКТ. Аллергические реакции нередко затрагивают пищеварительную систему. Поэтому, если у крохи развился дисбактериоз, необходимо нормализовать микрофлору кишечника. Наиболее эффективными лекарствами являются: «Линекс», «Бификол», «Бифиформ».

При возникновении конъюнктивита, ринита ребенку назначаются медикаменты, как правило, в виде глазных капель, назальных спреев, направленных на устранение неприятной симптоматики.
Основная профилактика
Главным методом, позволяющим защитить ребенка от развития пищевой аллергии, является соблюдение диеты. Только отказавшись от употребления продуктов-провокаторов, можно уберечь малыша от рецидивов.
И помните, пищевая аллергия у ребенка - серьезная патология, которая способна стать источником развития тяжелых последствий. Поэтому очень важно при малейших проявлениях болезни обращаться к компетентным специалистам для адекватного лечения.
Пищевая аллергия у детей – негативная реакция, с признаками которой сталкиваются многие родители. Непереносимость отдельных компонентов наблюдается как у грудничков, так и у старших детей. С возрастом первичные проявления аллергии возникают всё реже.
Успех лечения во многом зависит от осведомлённости взрослых, соблюдения гипоаллергенной диеты и рекомендаций врача. Чем раньше обследован ребёнок, приняты терапевтические и профилактические меры, тем ниже риск серьёзных осложнений. Информация о пищевой аллергии наверняка пригодится родителям.
Причины возникновения
В разном возрасте существуют нюансы, объясняющие появление аллергических реакций. Основная причина – повышенная сенсибилизация (чувствительность) детского организма к определённым продуктам и их компонентам.
Степень аллергизации зависит от:
- чувствительности организма;
- состояния иммунитета;
- частоты употребления предполагаемого аллергена.
Провоцирующие факторы:
- неумеренное употребление будущей мамой во время беременности продуктов, вызывающих острую реакцию организма – шоколада, клубники, цитрусовых, яиц, пряностей;
- запрещённые продукты, которые ест кормящая мамочка. При грудном вскармливании вещества активно всасываются и моментально попадают к малышу. Обязательно изучите, какие продукты разрешено употреблять во время периода лактации;
- ранее введение прикорма. Белок коровьего молока – один из сильнейших аллергенов. Сочетание грудного молока, искусственных смесей нередко вызывает острые реакции;
- нарушение правил прикорма. Слишком большие порции новой пищи, нарушение сроков введения в рацион определённых продуктов, отсутствие контроля реакций со стороны крохотного организма;
- генетическая предрасположенность к повышенной сенсибилизации организма. Ничего изменить вы не в силах. Ваша задача – с раннего возраста обеспечить гипоаллергенную диету, чтобы не провоцировать проявления аллергии;
- избыточное употребление продукта, который обычно не вызывает неприятных признаков и острых реакций.
Избежать сыпи, зуда, отёчности, мокнущих участков кожи легко – не давайте ребёнку продукты сверх нормы, рекомендуемой для его возраста. Не делайте исключений в честь дня рождения, праздника и так далее. Потом будут мучиться все.
Деление по уровню аллергизирующей активности. Степень опасности:
- высокая. Коровье молоко, яйца, рыба, мёд, цитрусовые. Ещё: красные ягоды, овощи, фрукты, шоколад, курятина, орехи, грибы;
- средняя. Абрикосы, картофель, свинина, персики, рис;
- низкая. Кабачки, тыква, кисло-сладкие яблоки, сливы, арбуз, бананы.
Обратите внимание! Многие известные педиатры, в частности, доктор Комаровский, считают: для маленьких детей самый опасный аллерген – белок коровьего молока.
Взрослым на заметку
 Мамы и, особенно, бабушки! Внимательно прочитайте этот раздел! Задумайтесь над своими действиями!
Мамы и, особенно, бабушки! Внимательно прочитайте этот раздел! Задумайтесь над своими действиями!
Помните! Нежелание родителей изучить элементарные правила лечения ребёнка-аллергика, незнание профилактических мер бывает опасным для жизни (отёк Квинке).
Возьмите на заметку:
- нередко тяжёлые формы аллергии с опасными симптомами вызывает отказ от выполнения рекомендаций врача;
- не все взрослые внимательно слушают специалиста, не всегда знают, как предупредить приступы аллергии.
Ещё большее недоумение вызывает сознательное нарушение простых правил горе-родителями и «сердобольными» родственниками. Аллергологи, терапевты с сожалением констатируют: надежда «на авось», беспечное отношение к последствиям встречается часто.
Возможно, вы сами произносили эти фразы или слышали их от родственников малыша, страдающего от аллергических реакций. Чаще всего возмущение вызывает необходимость отказаться от:
- шоколадных конфет («Он же любит сладкое, ну, пусть съест всего одну конфетку!», – а там две, три, и так далее);
- цитрусовых («Ребёнку нужны витамины»);
- ароматных ягод клубники («А если ему хочется!»);
- яиц, жирного молока («А как же без белка»).
Задумайтесь! Нарушая правила, вы провоцируете медленное, но неизбежное нарушение деятельности печени, органов ЖКТ, хронические кожные заболевания. Мама двухлетнего ребёнка-аллергика, продолжающая пичкать малыша очередной порцией конфеток, совершает преступление.
Симптомы и признаки
Проявления аллергии ярко выражены. Немедленно обращайтесь к врачу, если вы заметили у ребёнка:
- яркую сыпь, красные или бледные пятна на теле, лице;
- мокнущие участки, волдыри, мелкие пузырьки;
- слабую или сильную отёчность слизистых;
- насморк (выделения прозрачные), чихание;
- слезотечение, покраснение конъюнктивы;
- поражение полости рта – стоматит;
- боли в желудке, колики, диарею, тошноту, рвоту.
Обратите внимание! Часто высыпания на коже зудят, хотя при некоторых видах аллергических реакций зуд и жжение отсутствуют.
«Неправильные» продукты вызывают немало аллергических заболеваний. У детей-аллергиков часто диагностируется:
- крапивница; (О крапивнице у детей написано ; о крапивнице у взрослых прочтите статье);
- аллергический ринит;
- стоматит;
- бронхиальная астма;
- васкулит.
Важно! Как понять, что у ребёнка пищевая аллергия? Основное отличие от инфекционных и дерматологических заболеваний – в большинстве случаев острая реакция проявляется достаточно быстро после употребления неподходящей пищи.
Нестандартная ситуация
 Родителям стоит знать об опасности, подстерегающей маленьких детей с достаточно крепким иммунитетом. Что происходит:
Родителям стоит знать об опасности, подстерегающей маленьких детей с достаточно крепким иммунитетом. Что происходит:
- мама даёт клубнику (цитрусовые, яйца и так далее), через время смотрит – высыпаний, отёчности нет, значит, можно угостить малыша ещё;
- на следующий день ситуация повторяется. Опасных симптомов нет – употребление продукта продолжается;
- за двое-трое суток в организме может накопиться такое количество опасных компонентов, что последующая реакция будет слишком бурной;
- нередко развивается отёк Квинке или гигантская крапивница. Без «скорой» и госпитализации не обойтись.
Как избежать такого сценария? Правила простые:
- давайте потенциально опасные продукты небольшими порциями с промежутком в два – три дня;
- ведите пищевой дневник, записывайте, чем и когда вы кормили ребёнка;
- запрещайте родственникам нарушать правила, установленные вами;
- при отказе близких от ваших рекомендаций ограничьте время контактов с нерадивыми родственниками.
Помните! Здоровье ребёнка, его жизнь важнее отношений с «доброй» бабушкой, тайком угощающей кроху продуктом из «чёрного списка». «Жалеть» таким способом малыша, которому запрещено есть определённый продукт – тоже преступление.
Методы лечения
Как лечить пищевую аллергию у детей? Основной упор – на гипоаллергенную диету. Своевременное выявление аллергена позволит предупредить переход болезни в хроническую стадию.
Диагностика:
- подробное изучение анамнеза. Чем больше информации предоставят родители, тем проще врачу найти продукт, вызывающий аллергию;
- специальные кожные пробы для определения разновидности аллергена проводятся с 4–5 лет;
- иммунологические анализы крови, определяющий уровень иммуноглобулина Е позволяют ответить: аллергия – это или нет;
- обязателен опрос родителей на предмет наследственной предрасположенности.
Лекарственные препараты
- антигистаминные препараты для уменьшения зуда, снятия отёчности, снижения чувствительности организма. Эффективные средства – Супрастин, Эриус, Зиртек, Цетрин;
- энтеросорбенты, удаляющие токсические вещества, снижающие концентрацию аллергена в крови – Белый уголь, Энтеросгель, Полисорб. На крайний случай, сгодится обычный активированный уголь;
- очищающие клизмы. Эта процедура рекомендована маленьким детям, особенно грудничкам, которым противопоказаны многие лекарственные препараты.
Народные методы и рецепты
 Посоветуйтесь с педиатром и аллергологом.
При частых рецидивах, для облегчения состояния врачи советуют дополнительно к медикаментам применять народные средства.
Посоветуйтесь с педиатром и аллергологом.
При частых рецидивах, для облегчения состояния врачи советуют дополнительно к медикаментам применять народные средства.
Проверенные рецепты:
- яичный порошок. Купите домашние куриные яйца, отберите 5 штук. Тщательно вымойте с хозяйственным мылом, сварите в течение 10 минут. Снимите скорлупу, полностью удалите плёнки, высушите скорлупу, измельчите до состояния пыли. Дозировка: младенцам до 6 месяцев – на кончике ножа ежедневно, в годик – двойная порция, после 1 года – ½ десертной ложки. Применяйте метод до полного избавления от опасных симптомов;
- мумиё от аллергии. Качественный продукт купите в аптеке. Правила применения: растворите 1 г мумиё в литре кипячёной воды. Дозировка: до трёх лет – 50 г ежедневно, до семи лет – по 70г, после семи лет – полстакана. Длительность курса – 21 день;
- компрессы с лекарственными травами. Уходит отёчность, раздражение. Подходит тысячелистник, ромашка, календула, череда. На литр воды – 2 ст. л. сырья. Вскипятите, дайте настояться 30 минут, потом процедите. Возьмите одну из трав или приготовьте сбор, например, ромашка + календула, тысячелистник + череда или смесь из всех растений. Держите компрессы на поражённых участках до получаса;
- ванны с отваром лекарственных трав. Тот же сбор из предыдущего рецепта влейте в воду. Длительность процедуры – 15 минут;
- отвар крапивы. Средство отлично очищает кровь, уменьшает сенсибилизацию организма. Возьмите 3 ст. л. сухого сырья, залейте литром воды, вскипятите, дайте настояться 30–40 минут. Процеженный отвар давайте ребёнку по 50 г дважды в день перед едой.
Узнайте все методы содой в домашних условиях.
Что означают прыщи на подбородке? Ответ прочтите странице.
Диета при заболевании
Аллерголог и педиатр подскажут, на какой продукт аллергия именно у вашего ребёнка. Возможно, аллергенов будет несколько.
Обязательно исключите этот продукт из меню. Возможно, навсегда. Таким аллергеном часто является белок коровьего молока. Придётся всю жизнь подбирать продукты, не содержащие это вещество.
Основные правила:
- ведите пищевой дневник. Записывайте всё, что ест ваш ребёнок. Аккуратность записей, указание время кормления поможет легко определить опасный продукт;
- откажитесь от пищи, провоцирующей острые реакции;
- избегайте красителей, консервантов, полуфабрикатов, фастфуда;
- давайте травяные отвары, несладкий чай, минеральную воду по рекомендации врача, кисели, компоты;
- блюда варите на пару, запекайте;
- под запретом жареное, острое, солёное;
- не давайте шоколадки, сдобу, пирожные, Чупа-Чупсы, цитрусовые, яйца, орехи, рыбу;
- откажитесь от сладких газированных напитков;
- делайте упор на каши, нежирное мясо, разрешённые овощи и фрукты, кисломолочные продукты.
Важно! Отказ кормящих мамочек от запрещённых продуктов быстро приводит к исчезновению симптомов аллергии. При первых признаках, острых реакциях покажите кроху педиатру и аллергологу. Врач подскажет, что спровоцировало негативные явления.
- правильное питание;
- самосознание беременной женщины и кормящей мамы в плане рациона;
- своевременное обращение к специалистам при первых признаках аллергии;
- желание родителей как можно больше узнать об аллергических реакциях;
- выполнение рекомендаций врача;
- готовность поддержать ребёнка и отказаться вместе с ним от определённых продуктов.
Совет! Обязательно держите в аптечке упаковку антигистаминного средства, если есть склонность к аллергическим реакциям. До приезда «скорой» или прихода врача вы сможете устранить наиболее опасные проявления. Аллергия не приговор. С такой проблемой живут миллионы детей. Содружество врача, родителей и родственников, а также понимание ситуации ребёнком (в сознательном возрасте) помогут справиться с повышенной чувствительностью организма.
Из следующего видеоролика можно узнать ещё больше интересных подробностей о пищевой аллергии у детей:
Пищевая аллергия у детей до года - широко распространённое заболевание. Особенно часто пищевой аллергии подвержены маленькие дети: груднички до года, дети ясельного возраста . Симптом аллергической реакции проходит к возрасту трёх-четырёх лет. Лечится народными методами, лекарственными препаратами, используются гипоаллергенные смеси.
У многих детей аллергия на пищевые продукты проходит к началу школьного обучения, у некоторых - проявляется на протяжении всей жизни.
Большинство родителей беспокоит вопрос: от чего зависят проявления пищевой аллергии, после чего они появляются, через какое время проходят, возможна ли профилактика и сколько времени продлится лечение медикаментозными и народными методами? Рассмотрим причины аутоиммунных реакций, наиболее распространённые аллергены, а также правила питания детей с повышенным аллергическим настроением организма.
Причины
Пищевая аллергия у детей - это ненормальная реакция организма на съеденный продукт (на молоко, мясо или яйца, на красную рыбу или оранжевую мандаринку). У обыкновенного человека перечисленная еда не вызывает патологических реакций, в норме остаётся температура тела, нет высыпаний, недобор веса отсутствует. А у ребёнка аллергика данная пища становится источником болезни.
Иногда диагноз аутоиммунной реакции ставят при явных отравлениях. Ребёнок съел первую клубнику, и появилась сыпь, или школьник на Новый Год получил слишком много мандарин, и опять же сыпь на лице. Поэтому не нужно кормить маленького ребёнка цитрусовыми.
Причина аллергической сыпи часто кроется в удобрениях и консервантах, которыми поливали клубнику и пропитывали мандарины перед отправкой на экспорт. То есть в токсических веществах, которые оказались внутри съедобного (на вид) продукта.
При аллергической природе кожных высыпаний источником токсинов, которые курсируют по крови и требуют выведения, становится борьба иммунной системы с собственными клетками. В результате уничтожение части своих же клеток образуется поток токсинов, возникают сыпи и кожные воспаления. Проявление пищевой аллергии у грудного ребенка может быть разнообразным, причина - одна: нетипичная для большинства здоровых людей реакция на вполне съедобную пищу (или входящий в её состав компонент).
Часто аллергию путают с неусваиваемостью еды - неполноценное переваривание пищи в кишечнике, причиной которого является недостаток ферментов и бактерий. Вследствие чего проявляется недобор веса, повышается температура.
Неусвоенные остатки пищи становятся источником токсинов, которые формируют кожные высыпания и расстройство пищеварения. Признаки неусваивания еды и пищевой аллергии схожи между собой. Поэтому часто сложно диагностировать, аллергия ли это или простой недостаток бифидобактерий.
Какова бы ни оказалась причина развития заболевания, лечение состоит в ограничении контакта с пищевым аллергеном (разумная диета) и противодействие внешним проявлениям аллергической реакции. Лечение происходит народными средствами и лекарствами, после консультации с доктором. По каким симптомам родитель может определить, что у ребёнка возникла аллергия на съеденный продукт, через сколько времени она проходит, необходима ли диета, а также нужно ли употребление в пищу специальной детской смеси грудным детям?
Симптомы
Пищевая аллергия у детей до года проявляется как внешними, так и внутренними признаками. Внешние симптомы пищевой аллергии можно определить в виде различных кожных раздражений: воспаления, покраснения, отёки, сыпь, появление корочек, а также стоматита во рту. Реже выглядит как воспаление слизистых оболочек с обильным выделением их секрета (насморк, кашель), повышается температура, происходит недобор веса.
Появляется сыпь и покраснение, расстройство стула, или частое срыгивание, кишечные колики, недобор веса, повышенная температура и другие признаки нездоровья.
Внутреннее проявление нетипичной реакции выглядит как признак пищевого отравления или расстройства пищеварения. Возможна боль и кишечные колики, метеоризм (газообразование в кишечнике) и срыгивание, понос и плохой набор веса (у грудничка). При таких проявлениях аллергии необходима строгая диета, перед ней следует делать анализы.
Виды аллергических реакций
Пищевая аллергия у детей – реакция иммунитета из-за попадания в организм вредоносных веществ. Основные виды заболевания, при которых происходит недобор веса, повышается температура: реакции на молоко, мед, цитрусовые и другие продукты.
На молоко
Молоко - главный питательный элемент в жизни детей, но врачи часто фиксируют случаи аллергических симптомов на него. На грудное молоко аллергия встречается редко.
- Покраснения на коже;
- Сыпь может поразить любой участок на теле детей, но чаще всего страдает кожа лица, подмышечные впадины;
- Диарея (если в кале наблюдаются признаки крови, возможно, у ребенка происходит развитие аллергии на молоко);
- Колики;
- Тошнота;
- Температура.
Ранний прикорм
Родители торопятся с введением особой смеси, считая это собственноручно приготовленной кашей. Они забывают - коровье молоко состоит из компонентов (казеин, лактоза), способствующих появлению болезни. Молочные смеси, не содержат в себе казеин, но имеют другие вещества, вызывающие аллергию у детей. Поэтому, если появились симптомы, следует сменить смеси.
Аллергия может появиться из-за того, что мама во время беременности и после рождения малыша пила коровье молоко в большом количестве.
На казеин
Если у ребенка имеется аллергия на молоко, значит, она есть на казеин. Обычно казеин содержится в кисломолочной смеси и продуктах. Аллергическая реакция на казеин и молоко передается по наследству. Передать аллергию на казеин может мать, кормящая грудью. Симптомы, говорящие о заболевании, которое вызвал казеин, не отличаются от признаков, характеризующих аллергию на молоко.
Лечить болезни, которую спровоцировал казеин, необходимо антигистаминными средствами, кремами, мазями, гелями, в сложных случаях антибиотиками (амоксиклав) и противогнойными препаратами (мирамистин).
На мед
Чаще всего наблюдается аллергия на сладкое, у ребенка краснеют щеки, говорящие о съеденной конфете. Мед тоже можно отнести к сладкому, его любят и дети и взрослые. Однако, мед состоит из большого числа компонентов, каждый из которых может вызывать аллергические реакции у детей. Главное вещество, вызывающее заболевание пыльца, которую пчелы собирают с растений.
Случаев, когда фиксировалась пищевая аллергия на мед, немного, но он все равно входит в число первых аллергенов. Не всегда мед способен вызвать аллергические симптомы. Это зависит от его сорта и состава. Если результаты анализа ребенка показывают, что определенное растение у него вызывает, то мед, содержащий пыльцу этого цветка, следует исключить из рациона.
- Аллергический ринит;
- Зуд, покраснения, высыпания, шелушения;
- Слезоточивость;
- Температура.
В случае осложнений заболевания на мед у детей может случиться анафилактический шок , поэтому они должны быть под наблюдением взрослых:
- Исключите из рациона детей мед и все продукты, содержащие его;
- Давайте антигистаминные препараты (по назначению аллерголога) – супрастин, фенистил, диазолин;
- Антибиотикотерапия – доктор может назначить в особо острых случаях амоксиклав, при появлении шелушащихся болячек и гнойников мирамистин.
На яйца
Аллергия на яйца может появиться у грудного или годовалого ребенка и детей более старшего возраста (три года). Пищевая аллергия вызывается употреблением в пищу не всего яйца, а сырого белка. Грудного малыша могут настигнуть симптомы болезни из-за того, что мама не удержалась от употребления яйца пищу.
Пищевая аллергия у крохи на яйца имеет симптомы:
- Вздутие живота;
- Диарея;
- Покраснения на коже;
- Зудящие высыпания;
- Температура;
- Насморк.
На яйца аллергические реакции могут начаться с грудничкового возраста, а пройти только к пяти годам.
Собственными силами провести эффективное лечение болезни, которую спровоцировали яйца (куриные, перепелиные и т.д.), не удастся. Следует посетить врача, который назначит антигистаминные средства (супрастин, фенистил и т. д.), антибиотик (амоксиклав) и противомикробные препараты (мирамистин). Кроха не должен, потреблять в пищу яйца и продукты, которые их содержат.
На морковь
Морковь – полезный продукт, но аллергенный. Если сравнивать с реакцией на яйца и мед, морковь менее опасна. Аллергические симптомы на морковь появляются у детей, имеющих аллергию на пыльцу. Независимо от того вареная морковь или нет, симптомы болезни все равно появятся, так как некоторое количество пыльцевых частиц при варке морковь в себе сохранит.
- Покраснения на коже;
- Запор;
- Заложенность носа;
- Слезотечение.
Лечить аллергию на морковь нужно под наблюдением аллерголога. Врач назначит необходимые антигистаминные препараты, противомикробные – мирамистин, антибиотик (амоксиклав), применяемый в крайних случаях. Необходимо следить, чтобы кроха и кормящая мама не употребляли морковь в пищу.
На тыкву
Многие знают тыкву, как полезную ягоду. Тыкву хорошо использовать при очищении организма от шлаков, в диетических целях, ее считают подходящим продуктом для начала прикорма у детей. Но из-за этой идеальной ягоды может появиться пищевая аллергия.
В начале прикорма тыкву кроха должен попробовать в небольшом количестве, дабы отследить реакцию организма. Тыкву для ребенка готовить лучше собственноручно, потерев на мелкой терке.
Аллергические симптомы на тыкву такие же, как и на другие аллергены: зуд, сыпь, иногда тошнота и рвота, диарея. Чтобы устранить аллергические симптомы на тыкву, врач назначит антигистаминные препараты, в сложных случаях антибиотики (амоксиклав) и вспомогательные средства (мирамистин). Малыш и кормящая мама должны соблюдать диету, исключив тыкву из рациона.
На картофель
Картофель – востребованный продукт, применяется ежедневно для приготовления пищи. Картофель является источником детской энергии. Порой, аллергологи сами рекомендуют для устранения признаков болезни использовать картофель.
Пищевая аллергия, которую провоцирует картофель, встречается редко. Аллергия появляется не на картофель, а крахмал, содержащийся в нем. Выделяют ряд аллергических симптомов на картофель:
- Хрипота;
- Затрудненное дыхание;
- Сыпь;
- Покраснения.
Лечение аллергии на картофель требует исключения аллергена из пищи. Если организм реагирует на картофель остро, доктор может назначить мирамистин и амоксиклав.
На пшеницу
Аллергия на пшеницу встречается часто. Заболевание возникает из-за содержащихся в злаке протеинов и белков. Раннее введение прикорма пшеничными кашами – одна из причин, вызывающих аллергию на пшеницу.
- Диарея;
- Вздутие живота;
- Тошнота и рвота;
- Покраснение кожи;
- Зудящие высыпания;
- Беспричинный плач.
Основное лечение - устранить пшеницу и производные от нее продукты из рациона ребенка. Если делались лечебные процедуры, в которых использовали пшеницу, то их стоит прекратить. По назначению врача необходимо принимать противоаллергенные препараты, в сложных ситуациях – антибиотики (амоксиклав), для лечения нагноений мирамистин.
Аллергические реакции могут возникнуть не только на пшеницу, но и рожь, кукурузу, ячмень, пшено.
На овсянку
Варить овсянку нужно не менее получаса в обычной воде, затем, добавив молоко, продержать на плите, еще пятнадцать минут, так крупа снизит свои свойства, способные вызвать болезнь. Признаки заболевания на овсянку не отличаются от симптомов болезни, вызванной другими продуктами.
- Исключить овсянку из рациона;
- Принимать противоаллергенные препараты;
- Антибиотикотерапия (амоксиклав)
- Противогнойные препараты (мирамистин).
Аллергические признаки на овсянку обычно возникают из-за однообразного питания. Овсянку и пшеницу детям следует давать нечасто - раза два в неделю.
На говядину
Аллергия на говядину, как и на морковь, встречается редко . Обычно во время приготовления пищи, говядину подвергают термической обработке, после чего в мясе не остается аллергенов. Аллергические реакции у ребенка могут появиться, если кормящая мама, любит есть сырую, недоготовленную говядину.
- Тошнота, рвота;
- Колики;
- Вздутие живота;
- Анафилаксия;
- Диарея;
- Сыпь;
- Температура.
Врачи такие виды аллергии могут вылечить легко, но бывает, аллергические реакции на мясо принимают хроническую форму . В этом случае говядину ребенку давать запрещено.
- Исключить говядину из пищи;
- Прием антиаллергенных препаратов, назначенных врачом, антибиотиков при острых случаях (амоксиклав), мирамистин.
- Крема для местного применения.
Пищевая аллергия у детей может возникнуть на любые продукты – казеин, говядину, овсянку, картофель, пшеницу, мед, яйца, морковь, тыкву и другие.
Происходит это из-за неготовности организма ребенка ко встрече с вредоносными веществами. Увидев признаки болезни, можно сходить к аллергологу, он назначит ребенку правильное лечение, лекарства и анализы. Таким образом, можно устранить гастроинтестинальные симптомы, ликвидировать высыпания на коже, лице, при этом не будет страшен недобор веса.
Лечение
Для лечения пищевой аллергии у грудного ребёнка требуется сделать анализы, после общения с врачом составить правильное меню, назначить лекарства и смеси. Необходимо выяснить, какие продукты вызывают причины сыпи или пищевого расстройства, и исключить их из рациона малыша (и кормящей мамы). Строгая диета исключает повторные аллергические проявления и потому является залогом успешного лечения.

- Интересно почитать: булимия у детей
Если взаимодействие с аллергеном продолжается, можно уменьшить проявления аллергии: снять зуд и воспаление на коже, лице, заживить образовавшиеся кожные ранки, прекратить насморк.
Чтобы вылечить пищевую аллергию у детей используют наружные и внутренние лекарства, а также специальные смеси, делать которые нужно в домашних условиях, после строгого назначения специалиста. Наружные признаки (сыпи на лице и покраснения) залечиваются противовоспалительными и гормональными средствами.
Внутренним признакам противодействует приём бифидобактерий и ферментов (для переваривания) и сорбентов (для удаления токсинов, устраняются гастроинтестинальные симптомы). Для нормализации микрофлоры кишечника в ежедневное меню малыша добавляют кисломолочные продукты, в связи, с чем можно избежать такого диагноза, как недобор веса и вылечить аллергию.
Мази и кремы
Мази, которые используют для того, чтобы лечение пищевой аллергии у детей проходило эффективно, делят на противовоспалительные лекарства (без гормонов) и гормональные. Противовоспалительное средство снижает воспаление, способствует регенерации кожных клеток, и также уменьшает сухость кожи у малышей: Бепантен, Де-пантенол, Дермопантен.
Гормональные мази содержат синтетические кортикостероиды (аналоги гормонов) . Они являются самыми эффективными средствами против внешних аллергических симптомов. Но применять их можно только в случае острой необходимости, после рекомендации врача (ребёнок не может спать из-за зуда, сыпь расчёсана до ран).
Главное требование к наружным детским препаратам с гормонами - они должны воздействовать только местно, минимально всасываться в кровь через кожу, особенно важно для 6-месячного ребёнка.
Чтобы не вызывать побочных эффектов (угнетение общего иммунитета) используют специальные препараты мягкого действия. Примером таких мазей являются адвантин и элоком, они могут использоваться для детей после 6- месячного возраста.
Сорбенты
Сорбенты - препараты, которые собирают в кишечнике накопившиеся токсины и выводят наружу. Сорбенты являются первым средством скорой помощи при различных заболеваниях: воспалениях, отравлениях, пищевых аллергиях.
Самым простым механическим сорбентом является клизма. Препараты сорбирующего действия - активированный уголь, смекта, энтеросгель, полисорб. Их применение безопасно.
Применение такого лекарства внутрь необходимо как ребёнку аллергику, так и его кормящей маме, после консультации с врачом. Очищение кишечника от загрязнений уменьшает поток токсинов в кровь и снижает количество высыпаний на лице, кожном покрове, зуд и раздражение.
Ферменты
Ферменты - вещества, которые отвечают за переваривание (усваивание) пищи. Если пища переваривается не полностью, то:
- Ребёнок не получает питательных веществ (или недостаточно получает);
- Не переваренные остатки становятся источником токсинов из кишечника в кровь.
Совершенно безопасны в применении для детей любого возраста современные препараты с ферментами: лактозар, креон.
Аллергическую сыпь на лице можно перерасти, если причина её появления - в неусваиваемости продукта. Так большинство детей успешно перерастают аллергию на шоколад и цитрусы , самостоятельно устраняются дальнейшие гастроинтестинальные симптомы, а также недобор веса.
Профилактика
Если причина аллергического настроя - в наследственной или индивидуальной реакции, профилактика аллергии требует пищевых ограничений. Несоблюдение диеты может привести к постоянным атакам организма на собственные ткани, что снижает иммунитет и усугубляет состояние ребёнка аллергика.
Диета становится залогом успешного развития и самочувствия ребёнка, устраняется недобор веса, нормализуется температура. Из чего может состоять питание аллергика, как составить меню для ребёнка при наличии аллергических пищевых реакций?

lecheniedetej.ru
Симптомы

Аллергия - мощная реакция иммунной системы на раздражитель. Он может быть как внутренним, так и внешним. Организм воспринимает раздражитель как потенциально опасный для его функционирования, даже в том случае, когда реальный вред еще не был нанесен.
Так, бывает два вида аллергии:
- наследственная;
- приобретенная.
Если с первым видом ничего нельзя поделать, то второй можно предотвратить. Когда у ребенка обнаруживается склонность к аллергическим реакциям на ряд продуктов (обычно это открывается в первый или второй год жизни с переводом на взрослое питание), необходимо принять меры предосторожности и максимально оградить ребенка от возможных раздражителей.
Как понять, что у ребенка началась аллергия? Обратите внимание на такой ряд факторов:
- видимые покраснения и сыпь на коже;
- перманентный насморк
- кашель и чиханье;
- воспаление слизистой оболочки глаз, покраснение белков и слезы, когда ребенок не плачет.
Чаще всего симптомами выступают именно кожное раздражение, которое имеет несколько стадий.
- Диатез: сыпь и покраснение (в первую очередь проявляется на щеках и ягодицах);
- Экзема: появление вздутия кожи с жидкостью;
- Атопический дерматит: сгибы суставов, лицо и шея. Сохраняется до полового созревания, может остаться до конца жизни.
Причины

Точный диагноз механизма аллергической реакции до сих пор не установлен. Помимо генетической наследственности, существует ряд уже установленных закономерностей:
- Неправильное питание на протяжении беременности. Вероятен риск, что возникнет аллергия у малышей, чьи мамы питались клубникой, цитрусовыми и морепродуктами в изобилии. Это правило качается и мам, которые все еще вскармливают ребенка грудным молоком.
- Неправильное грудное вскармливание, резкий переход на искусственное питание. Белок коровьего молока - мощный раздражитель, а на его основе создаются все детские смеси.
- Слишком агрессивное введение прикорма, рано или в чрезмерных количествах. Выбор первого вводимого продукта очень важен, его лучше определить вместе с врачом.
- Внешние раздражители, к которым относятся, как растения, а именно пыльца цветов (самое известное - амброзия), так и химические продукты. Не меньшим раздражителем могут стать животные и насекомые, а именно их шерсть и яд.
Важно: выявить возможные аллергические реакции следует еще в первый год жизни ребенка, ориентируясь, прежде всего, на его непосредственных родственников, маму, папу, братьев и сестер, а также бабушек и дедушек.
Профилактика

Первая стадия, внутриутробная, когда беременная женщина питается по особой диете, если кто то из родителей или ближайших родственников малыша имеет сильную аллергию. Второй шаг - правильное вскармливание и прикормка малыша не аллергенными продуктами. с постепенным переходом на нормальное питание к 2 годам.
Раздражение происходит после прохождения принятых продуктов через систему пищеварения, которая рассчитана на определенное количество еды и веществ, из которых она состоит. Чаще всего аллергия возникает после переедания какого-то конкретного продукта.
Отсюда возникает главное правило профилактики - табу переедания. Особенно в течение второго года жизни следует обращать внимание на количество пищи, которую ест малыш ежедневно, а также на качество рациона. Бабушки говорят “Есть можно все”, а современные врачи добавляют: “Но, в ограниченных количествах!”.
Агрессивные продукты можно вводить только в 10-12 месяцев жизни малыша, например красную рыбу и цитрусовые фрукты, яйца и коровье молоко. Стоит максимально оградить ребенка от пищевых красителей и химии.
Табу на продукты

Существует общий список продуктов, которые признаны сильными аллергенами.
- Коровье молоко: основной аллерген для детей первого и второго года жизни. Причина - белок, перенасыщенные казеином, лактоглобулином, альбумином и лактоальбумином. В приоритете кисломолочные продукты, которые содержат эти компоненты в значительно меньшей мере и являются не аллергенными.
- Яичный белок: всех видов птиц, а не только курицы. Желток менее опасен в этом отношении. Отторжение белка сопровождается и неприятием мяса птицы.
- Злаковые и бобовые: самыми агрессивными продуктами признаны рожь и пшеница, далее идут рис, гречка и овес, которые не содержат глютен. Сегодня в изобилии возникает аллергия на сою, в основном, из-за ее переизбытка в продуктах детского питания.
- Морепродукты: аллергены, которые содержатся в рыбе, не исчезают путем термической обработки.
- Пищевые добавки: ароматизаторы, красители, эмульгаторы, вкусовые добавки и консерваторы. Под запретом йогурты, соки супы и консервы для взрослых. Табу на жевательные резинки, газировку и соусы.
Определить точное табу, когда возникла аллергия у ребенка, можно только под контролем педиатра.
Что можно есть?

Узнать на какой конкретно продукт у малыша возникает аллергия, можно только путем поочередного исключения продуктов из рациона питания (выжидать реакции следует от 3 до 7 дней). Альтернатива - провести специальные анализы в клинике.
Важно не только, что ест ребенок, но и то сколько и как эта еда приготовлена. Достаточно придерживаться таких правил кулинарной обработки:
- Картофель натереть на терку и вымочить в воде за день, меняя каждые часа 3 воду, тогда удаляется излишний крахмал и нитраты.
- Чтобы удалить из круп и бобовых химикаты, которыми обрабатывалось растение, достаточно поместить в воду на 60-120 минут.
- Мясо нужно варить в чистой воде, два раза сливая образовавшийся бульон до закипания, пока вся “пенка” не удалится.
Приоритет приготовления: на пару, в духовке, варка.
Фрукты, запеченные или проваренные хотя-бы 10 минут, становятся менее аллергенными.
Важен и режим питания. После введения нового продукта, необходимо выждать 3-5 дней, чтобы пронаблюдать реакцию организма. Продолжать прикормку можно только при положительном результате (отсутствие признаков раздражения).
Диетотерапия

В период от 1 до 2-х лет жизни очень важно придерживаться диеты, в особенности, если у ребенка уже появилась аллергия. Это основные принципы:
При грудном вскармливании и непереносимости коровьего молока, необходимо корректировать рацион матери. Низкоаллергенная диета назначается вашим ведущим врачом, самостоятельно ее определить нельзя. Когда малыш находится на искусственном питании, диетолог проводит коррекцию основной смеси, возможен перевод на кисломолочные продукты, или смеси на основе молока козы.
Малышам с пищевой аллергией назначают прикорм на месяц позже. Вводить новые продукты можно только с рекомендации диетолога. Важно: мясо можно вводить не ранее 9 месяцев, в идеале, только после года.
Фрукты вводятся в рацион питания в последнюю очередь, минимальный возраст - 10 месяцев.
После 1 года при сильной аллергической реакции на коровье молоко, часто практикуют белковое голодание, которое можно проводить не более 4-12 месяцев, в зависимости от рекомендации лечащего врача-диетолога.
Главное правило: вовремя обратиться за консультацией к диетологу, который после обработки данных анализов на аллергические реакции, сможет спроектировать оптимальную диету для малыша и мамы, если она еще кормит грудью.
Обустраиваем дом правильно

Основа жизни в доме с аллергиком - соблюдение определенных правил порядка и уборки круглый год.
Никаких цветочных растений в доме. Даже в том случае. когда у малыша наблюдаются негативные реакции только на пищу. Зачастую аллергическая реакция может развиться и на пыльцу цветов и растений.
Отсутствие домашних животных с шерстью и насекомых. По максимуму оградите кроватку и спальню малыша от проникновения мух, комаров и плел с улицы. Кошки и собаки не могут жить в одном пространстве с аллергиком, т.к. их белок через шерсть попадает в помещение к малышу и может раздражать его организм.
Запрет на агрессивную бытовую химию. В список попадают и стиральные порошки и, прежде всего - хлорка. Освежители воздуха, средства для мытья окон, все это может нанести непоправимый вред.
Устранение “пылесборников”: мягкие игрушки, кресла и т п., буквально все места, где обычно накапливается пыль.
Важно: стерильное пространство также навредит малышу, который едва достиг одного года. Необходимо делать регулярную влажную уборку без бытовой химии, проветривать помещение раз в день. кроме периода цветения полевых цветов. когда необходимо делать обратное.
Лечение

Лечение детей, старше одного года. но младше трех « это прежде всего профилактика. важно следить за чистотой одежды, подбирать только мягкую хлопковую и ситцевую одежду без ворса, которая не будет причинять неудобства и способствовать перерастанию диатеза в дерматит.
Важно: не существует оптимальных медикаментозных препаратов для устранения аллергии. Выпускают только лекарства, которые устраняют симптомы и последствия болезни, но борьбу в причинами ведет именно постоянная профилактика. описанная выше.
Препараты для лечения подбирает только врач. иногда это может занять много месяцев, так как выявить точно аллерген не всегда является возможным. Потому в период обострения следуйте изложенным советам по профилактике.
База для назначения медикаментозного препарата - полученная информация о семье и иммунологические анализы крови. В случае, если заболевание было запущено и от простого диатеза переросло в экзему или атопический дерматит - берутся и образцы кожи на анализ.
Дерматит и его устранение

Атопический дерматит - это патологическое перманентное заболевание вследствие аллергической реакции организма на раздражитель. По обыкновению имеет постоянных характер вплоть до полового созревания, или же сопровождает человека не один год жизни до самой смерти. Аллергия при этом распространяется на большинство продуктов питания, веществ и элементов.
Главное при дерматите - правильно обрабатывать раны, которые образуются на сгибах рук и ног, а в запущенной форме проявляются еще и на щеках.
Открытые раны и пузырьки (экзема) необходимо обрабатывать любым не агрессивным препаратом, который убивает микробы и бактерии (точную рекомендацию стоит получить у лечащего врача!), после чего заматывать стерильным бинтом в один слой. Цель этого действа - малыш не должен чесать, раздирать и трогать раны. занося в организм инфекцию.
При вспышках раздражения (ребенок пытается расчесать ранки), необходимо наносить специальные успокаивающие средства, крема и гели. которые тоже должен прописать врач.
godsvadba.ru
Причины появления

Негативная симптоматика появляется при излишней восприимчивости иммунной системы к отдельным компонентам продуктов. Реакция взаимодействия иммуноглобулина Е и определённого аллергена проявляется в виде характерных признаков.
Провоцирующие факторы:
- употребление будущей мамой большого количества продуктов, вызывающих аллергию. Увлечение шоколадом, цитрусовыми, красными ягодами, яйцами, пристрастие к мёду, орехам закладывает фундамент для проблем с иммунитетом, провоцирует склонность к негативным проявлениям у ещё не родившегося малыша;
- наследственная предрасположенность. Родители должны знать, что если у них в детстве были характерные реакции на некоторые виды пищи, вероятность передачи этого признака детям повышается в несколько раз;
- нарушение родителями принципов правильного питания, раннее введение прикорма, составление меню без учёта возрастных потребностей. Вред детскому организму наносит ранний переход на «взрослую пищу». Некоторые родители поступают так, чтобы не тратить время на приготовление блюд, подходящих для годовалого малыша.
Иногда проблемы с реакцией организма возникают, если родители прислушиваются не к советам педиатров, а доверяют «всезнающим» соседкам. То, что хорошо для одного малыша, может стать причиной сильнейшей аллергии для ослабленного ребёнка.
Узнайте о методах лечения синусита у детей в домашних условиях.
Про инкубационный период ветрянки у детей прочтите по этому адресу.
Характерные симптомы
Пищевая аллергия имеет специфические признаки:
- высыпания на коже. После употребления продукта-аллергена на коже появляются розовые или красные пятна различного размера, узелки, пузырьки. Часто фрагменты сливаются, образуется сплошная красная «корка». Нередко появляется зуд. Детки капризничают, плохо спят, отказываются кушать;
- отёчность. Опасный признак, появление которого требует немедленной реакции со стороны родителей. Припухлости появляются на различных участках тела: веках, слизистых, кистях рук. Отёчность развивается на половых органах, на лице. Самые опасные отёки – в области носоглотки, поражение внутренних органов. Приём антигистаминных препаратов предупреждает тяжёлые последствия;
- расстройства пищеварения. У многих деток высыпания, отёчность сопровождаются диареей, вздутием живота, болями в желудке/кишечнике. Ребёнка беспокоит тошнота, рвота. Чем выше доза аллергенов, тем сильнее заметны проблемы с кишечником.
Возможные аллергены
Все продукты делятся на три группы. При составлении меню для деток разного возраста родители должны учесть потенциальную опасность нового вида пищи.
При повышенной чувствительности организма важно проверить, к какой группе принадлежит выбранный продукт. Внимательное отношение к детскому питанию минимизирует риски негативных реакций.

Высокая степень аллергенности:
- помидоры;
- яйца;
- цельное коровье молоко;
- икра;
- пшеница;
- орехи;
- морская рыба;
- клубника;
- малина;
- морковь;
- морепродукты;
- шоколад;
- цитрусовые;
- какао;
- кофе.
Средняя степень аллергенности:
- гречка;
- говядина;
- картофель;
- овёс;
- свёкла;
- вишня;
- бананы;
- чёрная смородина;
- бобовые.
Низкая степень аллергенности:

- крольчатина;
- кисломолочные продукты;
- белокочанная капуста;
- кабачки;
- огурцы;
- цветная капуста;
- мясо индейки;
- смородина (белая и красная);
- жёлтые сорта слив;
- укроп, петрушка;
- груши, яблоки (зелёные сорта);
- брокколи;
- постная свинина;
- черешня (белая и жёлтая).
Пищевая аллергия и возраст
У грудничков проявления пищевой аллергии встречаются намного чаще, чем у школьников. Причина проблемы – слабая иммунная система малышей, несовершенство желудочно-кишечного тракта.
Аллергологи выделяют три возрастные категории:
- первая группа – дети до года. Основная причина аллергических реакций – низкий иммунитет, повышенная восприимчивость к новой пище. Опасно раннее введение прикорма, выбор неподходящих блюд для нежного детского желудка. Чаще всего наблюдаются все признаки аллергии: себорейные корочки на голове, сухие/мокнущие пятна, зуд, отёчность, краснота в области локтей, щёк, колен. Нередко отмечено расстройство стула, опасные астматические проявления;
- вторая группа – дошкольники. Иммунитет крепнет, при правильном подходе к питанию негативные реакции наблюдаются реже. Аллергия чаще возникает, когда дети идут в садик. Резкие изменения в питании (обилие молочных продуктов, овощных блюд) нередко вызывают отрицательный ответ со стороны организма. Ещё одна причина – персонал не всегда помнит, кому из 20 детей запрещены определённые продукты-аллергены;
- третья группа – дети старше 7 лет. Появляется устойчивость к компонентам, провоцирующим негативные реакции. Многие школьники «перерастают» аллергию. После семи лет остаются проблемы с отдельными видами пищи (яйцами, рыбой, коровьим молоком, пшеницей). Нередко шелушение, краснота, отёчность развиваются, когда дети пробуют орехи, арахис, сухарики/чипсы с не очень полезными наполнителями. При наследственном характере аллергии стойкие реакции сохраняются до 10-14 лет и дольше.
Диагностика

При появлении характерных признаков запишитесь на приём к аллергологу. Нередко ребёнка к узкому специалисту направляет педиатр после планового осмотра, жалоб на часто возникающие кожные реакции, проблемы с пищеварением.
Аллерголог проводит специальный тест для выявления продуктов, провоцирующих негативные реакции. Обязателен анализ крови. Поможет рассказ родителей о принципах питания, времени введения прикорма, характере рациона.
Как избавиться от патологии
Главная задача – определить, какой продукт вызвал бурную реакцию организма, исключить его из рациона. Иногда врач выясняет, что у ребёнка аллергия на определённый компонент, например, белок глютен. В таком случае под запрет попадут все продукты, содержащие опасный ингредиент.
Лечебная диета
Избавиться от негативных реакций можно только после коррекции рациона. Антигистаминные препараты лишь снимают отрицательные проявления, но при употреблении «опасного» продукта проблема возникнет вновь.
- введение прикорма в установленный срок, только после полугода. При склонности к аллергии добавляйте новые блюда на месяц – два позже;
- новые блюда давайте по чайной ложке, контролируйте реакцию организма;
- если появилась аллергия, врач отменяет прикорм, назначает лечебные смеси, подавляющие активность иммуноглобулина Е. Только после исчезновения симптомов, периода ремиссии в 4–5 дней можно вновь пробовать минимальные дозы новых продуктов;
- контролируйте реакцию кожных покровов, ЖКТ, дыхательной системы, слизистых на новое блюдо. Если нужно, отменяйте продукт, ищите заменитель;
- ведите пищевой дневник. Ежедневно записывайте, какие продукты употреблял грудничок, как реагировал на прикорм. Чем подробнее записи, тем проще выявить, что вызывает проблему;
- если выявлена аллергия на молочный белок, придётся покупать специальные смеси на гидролизатах сывороточного и молочного белков. Известные производители детского питания предлагают немало смесей, безмолочных гипоаллергенных каш, монокомпонентных мясных консервов для деток определённого возраста (от рождения до 9–10 месяцев и старше). Единственный недостаток полезных смесей – высокая стоимость.

- отказ от продуктов, провоцирующих аллергию;
- беседа с дошкольником и школьником. Ребёнок должен знать, какие блюда и продукты ему нельзя есть. Родители должны доступно объяснить, чем грозит употребление «запрещённого» продукта;
- соблюдение диеты, постепенное введение новых блюд низкой степени аллергенности. При нормальной реакции организма добавление по одному, через определённые промежутки, продуктов со средней степенью аллергенности;
- снизить нагрузку на пищеварительный тракт поможет приготовление на пару. Полезны тушёные, запечённые блюда;
- укрепление иммунитета. Слабость иммунной системы – одна из предпосылок для негативных реакций.
Антигистаминные препараты
В аптечке всегда должны быть таблетки для быстрого снятия симптомов аллергии. Отёчность, нарушение дыхания – опасные симптомы.
- посоветуйтесь с врачом: аллерголог выпишет антигистаминные средства согласно возрасту;
- рекомендованы препараты третьего и четвёртого поколения. Преимущества: пролонгированное действие, отсутствие сонливости;
- если таких лекарств вы не нашли, подойдут давно известные средства с хорошим противоаллергическим действием;
- важнее всего – не медлить, сразу дать ребёнку нужную таблетку;
- при ярко-выраженных симптомах, подозрении на отечность гортани без колебаний вызывайте скорую помощь: отёк Квинке, нарушения дыхания опасны для организма
Как быстро повысить иммунитет ребенка? У нас есть ответ!
Методы лечения хронического панкреатита описаны на этой странице.
По адресу http://razvitie-malysha.com/vospitanie/obrazovanie/chitaem-po-slogam.html узнайте о том, как научить ребенка читать в домашних условиях.
Эффективные таблетки от пищевой аллергии:
- Супрастин.
- Эриус.
- Тавегил.
- Диазолин.
- Цетрин.
- Зиртек.
- Кларитин.
С наследственностью бороться сложно, придётся всю жизнь соблюдать определённые правила питания. В остальных случаях родителям вполне по силам предупредить негативные реакции.

- откажитесь от раннего прикорма;
- расширяйте рацион грудничка постепенно, следите за реакцией на новый продукт;
- готовьте для малыша «свои» блюда согласно возрасту, не давайте пищу с общего стола;
- укрепляйте иммунную систему: здоровый организм имеет меньшую чувствительность к определённым компонентам пищи. Часто бывает, что при соблюдении правил питания, закаливании, правильном режиме детки «перерастают» проблему;
- объясняйте детям постарше, чем опасна аллергия, почему нужно придерживаться правил питания. К сожалению, многие детки понимают, что нельзя есть определённые продукты лишь после лечения в аллергическом отделении больницы;
- при подозрении на аллергию обязательно обратитесь за врачебной помощью: своевременная терапия поможет избавиться от негативных проявлений, облегчит жизнь малышу и родителям.
Дома обязательно держите таблетки от аллергии. Современные препараты быстро снимают симптомы. Отёчность часто развивается стремительно, иногда счёт идёт на минуты. Поход в аптеку отнимет драгоценное время.
Как бороться с пищевой аллергией у ребенка? Полезные советы родителям в следующем видео:
razvitie-malysha.com
Характерные признаки заболевания у детей
Симптомы аллергии на продукты питания достаточно разнообразны в своих проявления и местах локализации. Часто это заболевание возникает у детей до года. Сразу нарушается работа ЖКТ:
- Отсутствие аппетита;
- Рвота;
- Жидкий стул;
- Запоры;
- Вздутие и колики в желудке.
Такая симптоматика проявляется в результате раздражения слизистой оболочки кишечника различными аллергенами, которые поступает в организм с едой. Если игнорировать эти признаки, у детей образуются язвы в желудке, которые будут сопровождать и мучить их на протяжение всей жизни. Нарушается состояние микрофлоры и можно заполучить такое заболевание, как дисбактериоз, который приведет к плохому всасыванию полезных компонентов.
 Что касается кожных покровов, то они покрываются красными пятнами с четкими очертаниями. Так называемая крапивница. Места ее расположения различны: лицо, руки, торс, по всему телу. Прыщики могут достигать 12 см в размере. Все это сопровождается сильным зудом, а в некоторых случаях и жжением. Папулы могут образоваться на глазах и вокруг рта. В редких случая пузырьки наполняются жидкостью.
Что касается кожных покровов, то они покрываются красными пятнами с четкими очертаниями. Так называемая крапивница. Места ее расположения различны: лицо, руки, торс, по всему телу. Прыщики могут достигать 12 см в размере. Все это сопровождается сильным зудом, а в некоторых случаях и жжением. Папулы могут образоваться на глазах и вокруг рта. В редких случая пузырьки наполняются жидкостью.
Среди поражений дыхательной симптомы встречаются такие, как заложенность носа, насморк, покраснения глаз, слезотечение, приступы кашля. Редко может развиться бронхиальная астма. Стоит отметить, что особую опасность для жизни малыша несет такой симптом, как отек Квинке. Он развивается за считанные минуты. Отекают различные органы и части тела ребенка. Это провоцируется выведением жидкости в подкожную ткань. Остерегайтесь отеков гортани, горла, языка, неба. Эти органы приобретают не естественную форму и огромный размер, перекрывая доступ воздуха к легким. В свою очередь это приводит к асфиксии.
Провокаторы пищевой аллергии у детей
Самой первой причиной появления такого заболевания, как пищевая аллергия у ребенка является неправильное питания мамы в момент вынашивания малыша и его грудного вскармливания. В этот период запрещается употребление цитрусовых, некоторых фруктов, морепродуктов.
Не стоит вводить прикорм вашего чада слишком рано. Педиатры советуют делать это не раньше, чем с семимесячного возраста и в очень маленьких дозах. Искусственные смеси в 90% случаев дают такую аллергическую реакцию, как рвота и крапивница. Очень осторожно приучайте ребенка к овощным пюре. Начните сначала с овощей зеленого и белого цвета. Фрукты даются в самую последнюю очередь. Проявления пищевой аллергии могут свидетельствовать о наличии у новорожденного инфекционных заболеваний. Симптоматика возникает и при присутствии в блюде различных специй.
Особое внимание стоит уделить психологическому фактору возникновения заболевания. На подсознательным уровне закладывается печальный опыт контакта или употребления того или иного вида фрукта или овоща, и при повторном его контакте проявляются все симптомы. Эти продукты могут вызывать у ребенка неприятные ассоциации, которые в последствии спровоцируют аллергию.
Пищевая аллергия у ребенка возникает на фоне употребления следующих продуктов:
Все эти продукты нужно употреблять с особой осторожностью детям до четырех лет. Ведь их организм еще не обладает способностью распознавания чужеродных белков и правильной реакцией на их поступление.
Лечение пищевой аллергии медикаментами
Не советуем вам заниматься самолечением ребенка. Необходимо обязательно обратиться к аллергологу или педиатру. Доктором будут назначены необходимые анализы для выявления продукта-аллергена. Как правило, это кожные пробы и анализ крови. После этого уже подобрано нужное лечение. Комплекс терапии предусматривает использование различных антигистаминных препаратов, кремов и мазей местного действия. Стоит учитывать, что они подбираются индивидуально под каждого ребенка и его возраст. Вот некоторые средства которые применяются:
Часто врачи прибегают к использованию иммунотерапии. Суть ее заключается в том, чтобы вводить незначительное количество аллергена под кожу. Такие манипуляции способствуют выработке иммунитета и антител, после чего организм перестает столь бурно реагировать на некоторые продукты питания. Но такое лечение занимает очень много времени (до двух лет) и требует периодического пребывания в больнице для проведения инъекций (3-4 раза в неделю).
Лечение новорожденных
Лечение младенцев заключается в основном в соблюдении строгой диеты матерью. Ограничения должны быть во всем: овощи, фрукты, каши, мясные блюда. Ничего жареного и копченого. Все готовится только на пару или отваривается. Диетические виды мяса можно запекать в духовке. Если же аллергия у ребенка возникает именно на материнское молоко, стоит начать искусственное вскармливание при помощи гипоаллергенных смесей Nestle и Humana.
 При острых проявлениях заболевания, конечно нужно использовать антигистаминные препараты. Можно применять Фенистил в каплях. Средство отлично снимает покраснения кожных покровов и их зуд. Нормализует работу пищеварительного тракта. Разрешается уже с месячного возраста по несколько капель в день, разведенных в молоке, в зависимости от сложности положения малыша.
При острых проявлениях заболевания, конечно нужно использовать антигистаминные препараты. Можно применять Фенистил в каплях. Средство отлично снимает покраснения кожных покровов и их зуд. Нормализует работу пищеварительного тракта. Разрешается уже с месячного возраста по несколько капель в день, разведенных в молоке, в зависимости от сложности положения малыша.
Безопасным считается и Супрастин. Также разрешен детям в возрасте одного месяца. За короткий период устраняет симптоматику пищевой аллергии. Относится к препаратам первого поколения, поэтому лучше использовать его на начальных стадиях заболевания. При передозировке себя могут проявить множественные побочные реакции. Хорошее средство Зиртек. Давать малышам можно с 6 месяцев. Относится к антигистаминным препаратам третьего поколения, поэтому обладает минимальным перечнем противопоказаний и побочных эффектов. Достаточно большой выбор среди кремов и мазей от аллергической крапивницы, используемых новорожденными детьми:
Лечение детей старше 1 года
Для лечения пищевой аллергии у детей от 1 до 3 лет можете использовать следующие антигистаминные средства:
| Димедрол | Высококачественный препарат первого поколения. Обладает противозудным, противоаллергическим свойствами. Эффективно борется с воспалительными процессами в организме. Запрещен к использованию детьми младше двух лет. |
| Диазолин | Препарат разрешается использовать длительное время. Справляется с ринитом, крапивницей, отеком Квинке, расстройствами со стороны ЖКТ. Разрешен деткам не младше одного года. |
| Астемизол | Борется с аллергическим проявлением ринита и крапивницы. Назначается при пищевой аллергии и сенной лихорадке. Средство быстрого действия. Назначается малышам после двух лет. |
| Кларидол | Препятствует выработке гистамина в клетках. Снимает симптоматику заболевания уже через полчаса после употребления препарата. Лечить средством такое заболевание, как пищевая аллергия у детей можно, начиная с 2 лет. |
| Ломилан | Препарат назначается при любых аллергических проявлениях. Деткам назначается с двухлетнего возраста. Среди побочных реакций отмечают такие: сухость во рту, головокружение, сонливость. |
Что же касается препаратов местного воздействия, то можете воспользоваться таким кремом, как Фуцидин. Он обладает антибактериальным свойством, способствует заживлению ран от расчесывания крапивницы. Наносится на кожу тонким слоем, не вызывает жжения. Рекомендовано наносить трижды в сутки независимо от возраста вашего малыша. Мазь Левомеколь используется уже на запущенной стадии аллергической крапивницы, поэтому разрешается ее нанесение на обширные участки кожи. Если выбирать среди гормональных средств, то тут для детей лучшим будет Адвантан. Выпускается в виде мази, эмульсии и крема. Использование в детском возрасте не должно превышать двух недель. Эффективен при любых формах дерматита, отеках Квинке. Безопасный возраст детей для его использования — не раньше одного года. Противоаллергическим эффектом обладают Драполен и Годрокортизоновая мазь.
Лечение детей после трехлетнего возраста
Для лечения пищевой аллергии у детей данного возраста, можно использовать все вышеуказанные препараты. К ним можно добавить еще и следующие, с более сильным эффектом и быстротой действия:
- Фенирамин. Справляется как с кожными, так и с респираторными проявлениями аллергии. Безопасен для детей от трех лет.
- Терфенадин. Блокирует выработку гистамина. Относиться к препаратам второго поколения. Противопоказан детям до трех лет.
Для лечения малыша можете воспользоваться и более известными антигистаминными средствами такими, как Тавигил, Фенкарол, Сетастин. Позаботьтесь о быстром выведении токсинов из организма вашего чада. Для этого необходимо принимать различные сорбенты: активированный уголь, белый уголь, Атоксил, Энтеросгель. Давайте ребенку пить побольше воды, не давайте застаиваться жидкости в организме. Для избавления от ринита, принимайте средства для промывания носа. Они абсолютно безопасны в любом детском возрасте и не имеют никаких побочных реакций. Их основу составляют только морская соль и вода. Например, Аква Марис, Аквалор, Хьюмер, Но-соль и другие. Эти препараты помогут восстановить слизистую оболочку носа и увлажнить ее.
Рецепты народной медицины
В лечении ребенка должен быть очень деликатный подход. Народники советуют, если малыш не страдает от аллергии на мед, использовать медовые соты. Пусть жует эти продукты пчеловодства в течение дня. Такое лечение занимает достаточно много времени, но является эффективным при пищевой аллергии. Неплохо снять симптоматику помогает сок из одуванчика, а конкретно их его листьев, и воды. Пропорции должны быть 1:5. Давайте по одной ложке такого сока малышу перед едой. 
Устранить проявления крапивницы и восстановить структуру кожи помогут ромашковые ванны. Заварите в 0,5 л кипятка цветки ромашки аптечной. Пусть настояться около часу и потом добавьте в ванночку вашего малыша. Принимать такие ванны стоит от 10 до 15 минут. Можно добавить кору дуба. Чаще готовьте овощные соки. Они считаются диуретиками, поэтому помогут за короткое время избавится от токсических веществ в организме. Для используйте морковь, петрушку, сельдерей, огурец и свеклу.
Также можно готовить настои в виде чая из следующих растений:
- Крапива;
- Листья земляники;
- Мята;
- Череда;
- Черная смородина.
Приготовьте напиток из ягод шиповника и лаврового листа. Для этого заварите эти компоненты (200 г ягод и несколько листов лаврового дерева) в термосе и настаивайте несколько часов. Затем давайте ребенку по паре глотков в течение всего дня, лучше всего перед едой.
Для снятия кожных проявлений можно воспользоваться народными рецептами мазей. Понадобиться 70 мл настоя их череды и 25 гр вазелина. Все это тщательно перемешать, превратив в однородную массу, и мазать пораженные участки кожи дважды в день. Хорошо помогает рисовый крахмал смешанный с глицерином. Если вы решили все таки за основу взять вазелин, то можете добавить в него простой сок алоэ. Череду можно использовать вместе с подсолнечным маслом или животным жиром.
Хорошо помогают мази на основе целебных трав:
- Две щепотки сухого измельченного девясила и пять ложек смальца.
- Вазелин и березовый деготь. Все берется в количестве 20 граммов.
- Белая глина, ромашка, сухие листки лаванды, детская присыпка, вода.
Одно из самых полезных средств народной медицины — мумие. Одна таблетка мумие разводится в литре воды. Давайте ребенку выпивать по 100 граммов каждое утро, запивая теплым молоком.
Рацион питания малыша
Для полного избавления от такого заболевания, как пищевая аллергия у ребенка, необходимо соблюдать строгую диету. При обнаружении аллергии на молоко, категорически запрещается употребление блюд с его использованием. Возместить этот продукт можно его соевым заменителем, иногда позволяется давать козье молоко. Грудничков нужно подкармливать гипоаллергенными смесями. Белок, который входит в их состав, прошел огромный цикл обработки, что позволяет считать его безопасным.
 Если аллергия возникла на фоне употребления цитрусовых, от них нужно отказаться. Не стоит кушать и клубнику, малину, киви, черную смородину. Чтобы восполнить в организме нужное количество витаминов, давайте ребенку яблоки, груши, сливы. И так при каждом виде пищевой аллергии — отказ от провокационного продукта.
Если аллергия возникла на фоне употребления цитрусовых, от них нужно отказаться. Не стоит кушать и клубнику, малину, киви, черную смородину. Чтобы восполнить в организме нужное количество витаминов, давайте ребенку яблоки, груши, сливы. И так при каждом виде пищевой аллергии — отказ от провокационного продукта.
Существует основной рацион, при котором потребуется ограничение малыша в употреблении рыбы, шоколаде, мясе, жаренных блюдах, хлебе, овощах. Для приготовления картофеля, требуется предварительное его замачивание на несколько часов. Это избавит его от большого количества крахмала, который служит аллергеном для детского организма. Из мяса разрешается кушать только говядину, индюшатину и мясо кролика. А вот куриного мяса нужно избегать. Для его приготовления используйте только пароварки и духовые печи. Можно предавать мясо термической обработке путем варки.
При улучшении самочувствия вашего ребенка, вводите в рацион бульоны: овощные и мясные. Очень полезно будет ежедневное употребление различных каш. Отлично воспринимается организмом отварной тунец — это единственная гипоаллергенная рыба. Со временем прикармливайте ребенка небольшими порциями творога и йогурта без различных вкусовых добавок. Недопустимо использование консервантов и красителей. Несмотря на все полезные свойства моркови и тыквы, эти овощи вводятся в последнюю очередь, после снятия всей симптоматики заболевания.
Примерно так может выглядеть дневной рацион ребенка:
- Завтрак — отварной рис с паровой котлетой, компот из сухофруктов.
- Обед — гречневая каша с тефтелями, салат из капусты и огурца с оливковым маслом, слабо заваренный зеленый чай.
- Полдник — запеченное яблоко.
- Ужин — отварная рыба, салат из свеклы, стакан кефира.
Полезно будет завести пищевой дневник, куда нужно вносить каждый прием пищи, в каком количестве, время приема, и возможные аллергические проявления. Это поможет родителям и доктору выявить возможную причину заболевания и незамедлительно начать курс лечения.
Как уберечь ребенка от аллергии на продукты питания?
Пищевая аллергия у ребенка опасное и непредсказуемое заболевание. Поэтому в первые годы жизни необходимо быть предельно внимательными к различным проявлениям со стороны организма малыша. Чтобы обезопасить его, выполняйте следующие предписания:
- Следите чтобы ребенок не переедал.
- Ограничьте малыша в употреблении сладостей и фруктов.
- Готовьте только свежую еду, ежедневно. Не оставляйте блюдо на следующий день.
- Занимайтесь закаливанием — отдайте ребенка в любую спортивную секцию.
- Старайтесь употреблять поменьше слишком кислые овощи и фрукты.
- Используйте только оливковое, кунжутное или льняное масло.
- Готовьте на пару, так продукт сохранит все свои полезные свойства.
- Возьмите за правило дробное питание.
- Разнообразьте меню.