Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
Опытным акушерам-гинекологам известно, что гестационный пиелонефрит у беременных представляет опасность как для плода, так для будущей мамы. Это заболевание, при котором воспаляется чашечно-лоханочная система органа и поражаются канальцы. При отсутствии своевременной помощи данная патология приобретает затяжное течение и может стать причиной развития почечной недостаточности.
Пиелонефритом называется инфекционное заболевание, характеризующееся воспалением интерстициальной ткани с вовлечением в процесс чашечек и лоханок. Распространенность этой патологии среди беременных достигает 7%. Различают 3 степени тяжести пиелонефрита. При легкой форме развивается острое воспаление. Осложнения отсутствуют. При своевременном лечении беременность и роды протекают без осложнений.
Пиелонефрит 2 степени тяжести часто протекает в хронической форме. В 20–30% случаев он приводит к осложнениям. Наиболее тяжело протекает гестационный пиелонефрит 3 степени. На его фоне развиваются вторичная (симптоматическая) артериальная гипертензия и почечная недостаточность. В данной ситуации имеется риск для ребенка. Если заболевание выявлено до зачатия ребенка, то беременность не рекомендуется ввиду большого риска.
Основные этиологические факторы
Гестационный пиелонефрит при беременности развивается по нескольким причинам. Основными предрасполагающими факторами являются:
- застой мочи;
- рефлюкс в результате снижения тонуса мочевого пузыря и мочеточников;
- проникновение инфекции;
- гормональная перестройка;
- сдавливание мочеточников увеличенной маткой;
- мочекаменная болезнь;
- нарушение циркуляции крови;
- цистит;
- уретрит;
- наличие сахарного диабета;
- иммунодефицит;
- дистопия;
- катетеризация.

В большинстве случаев воспаление почек выявляется во 2 и 3 триместрах. Чаще всего в качестве возбудителей пиелонефрита выступают бактерии (кишечные палочки, кокки). Их активному распространению способствует повышение в крови уровня прогестерона. Этот гормон снижает тонус мочеточников и пузыря.
Выведение мочи затрудняется. Защитные механизмы не срабатывают, и микробы накапливаются, проникая в почки восходящим путем. Иногда бактерии распространяются через кровь и лимфу. Это возможно при наличии других инфекционных заболеваний. Пиелонефрит у беременных возникает при сдавливании тканей почки увеличенной маткой.
Реже заболевание вызывают вирусы и грибки. Занесение инфекции возможно во время катетеризации. Пиелонефрит чаще развивается у женщин, которые не соблюдают правила интимной гигиены, мало пьют, имеют ИППП и эндокринные заболевания. В группу риска входят женщины 18–30 лет, ранее не рожавшие.
Патогенез развития болезни
Воспаление почек по типу пиелонефрита имеет сложный механизм. В основе лежит нарушение уродинамики (нормального тока мочи). Этому способствуют компрессионные и гормональные факторы. В начале беременности происходит перестройка организма. Изменяется соотношение эстрогенов и прогестерона.
Последний действует на адренорецепторы верхних мочевыводящих органов. Это приводит к гипотонии. Следствие - застой мочи. На 7–13 день увеличивается выработка эстрадиола. Он нарушает альфа-рецепторную активность. На поздних сроках гестации основным звеном патогенеза развития пиелонефрита является компрессия тканей почки маткой. Немаловажную роль играют следующие факторы:
- наследственная предрасположенность;
- снижение иммунного статуса;
- пузырно-мочеточниковый рефлюкс.
Во время беременности снижается активность лимфоцитов. Изначально развивается бактериурия, которая при отсутствии лечения приводит к поражению почек. Заболевание чаще выявляется у женщин с головным предлежанием плода. Если имеется синдром правой яичниковой вены, то происходит сдавливание средней трети правого мочеточника. В данном случае развивается острый пиелонефрит.

Признаки пиелонефрита у беременных
Болезнь чаще всего начинается остро. При пиелонефрите до 12 недели беременности наблюдаются следующие симптомы:
- лихорадка;
- повышенная потливость;
- озноб;
- тахикардия;
- адинамия;
- слабость;
- односторонняя или двусторонняя боль в пояснице;
- странгурия;
- ощущение переполнения мочевого пузыря.
Очень часто воспаление почек сочетается с циститом и уретритом. Боль при гестационном пиелонефрите односторонняя. Лишь иногда в процесс вовлекаются обе почки. Боль отдает в гениталии, паховую зону и верх живота. Она различной интенсивности. Инфекция всегда провоцирует появление симптомов интоксикации.
Наиболее бурно протекает гнойно-деструктивная форма заболевания. Для нее характерна гектическая лихорадка. Температура повышается через определенное время. При поколачивании по краю реберной дуги выявляется положительный симптом Пастернацкого. Иногда возникают тошнота и рвота. У женщин ухудшается аппетит.
Урина приобретает красноватый оттенок. Этот признак наблюдается не всегда. Он свидетельствует о появлении в моче крови. Урина мутнеет. При сочетании пиелонефрита с циститом микции становятся частыми. Возможна боль в лобке. Хроническая форма заболевания протекает бессимптомно или со скудной клинической картиной.
Опасность пиелонефрита для плода
Каково влияние на плод этого заболевания, известно не всем. Запущенный пиелонефрит может стать причиной сепсиса. Это опасное осложнение, при котором бактерии и их токсины распространяются и поражают все органы и системы. Микробы проникают через плацентарный барьер и могут стать причиной выкидыша.
Другими негативными последствиями являются внутриутробное инфицирование и преждевременные роды. Наиболее опасным осложнением является инфекционно-токсический шок. Он развивается очень редко. Причиной нарушения развития малыша может стать гестоз. Это осложнение беременности, характеризующееся отечным синдромом, высоким давлением и протеинурией. Дети, рожденные от больных пиелонефритом матерей, могут быть слабыми и недоношенными.
План обследования беременных
Лечение беременных нужно начинать после уточнения диагноза. Понадобятся следующие исследования:
- УЗИ почек и мочевого пузыря;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- хромоцистоскопия;
- катетеризация;
- анализ на гормоны;
- проба по Зимницкому.

Обязательно оценивается состояние плода. Требуются кардиотокография, пробы с задержкой дыхания, ультразвуковая допплерография, выслушивание ЧСС при помощи акушерского стетоскопа и фонография. Может понадобиться бактериологический анализ мочи. При биохимическом исследовании часто обнаруживается высокое содержание креатинина и мочевины.
Основным диагностическим критерием является увеличение количества лейкоцитов в моче. В норме их до 6 в поле зрения. При пиелонефрите возможно появление белка и эритроцитов. Если заболевание возникло на фоне нефролитиаза, то в анализе появляется много солей. Исследования с лучевой нагрузкой можно применять только после родов. Многие инструментальные вмешательства представляют некоторую опасность, поэтому часто бывает достаточно лабораторных анализов.
Методы лечения беременных
Лечение проводится в условиях стационара. Основными задачами терапии являются:
- уничтожение микробов;
- восстановление оттока мочи;
- устранение симптомов;
- предупреждение гнойных осложнений.
Проводится позиционная дренирующая терапия. Для восстановления оттока мочи больных женщин укладывают на здоровый бок. Ножной конец кровати рекомендуется приподнять. Такое положение уменьшает давление на мочеточники. При отсутствии эффекта проводится катетеризация. При застое мочи могут прибегать к пункционной нефростомии.
В ходе данной процедуры осуществляется дренирование. Иногда требуется проведение декапсуляции. Она может понадобиться при гнойных осложнениях. В данной ситуации лечащий врач решает вопрос о прерывании беременности. Все зависит от срока гестации. Без антибиотиков вылечить пиелонефрит практически невозможно.
На ранних сроках гестации назначаются пенициллины или макролиды. К ним относятся Оксациллин-Акос, Эритромицин-Лект, Амоксициллин, Ампициллин и Амоксиклав. Врач обязательно учитывает риск и возможную пользу. Во 2 и 3 триместрах можно применять антибиотики из группы цефалоспоринов. Не используются препараты, обладающие эмбриотоксичным действием. К ним относятся тетрациклины и аминогликозиды. Во 2 триместре можно использовать Уротрактин или Веро-Пипемидин.

При тяжелом общем состоянии беременной женщины проводится дезинтоксикационная терапия. Эффективны растворы Гемодез и Лактасол. При выраженном болевом синдроме показаны спазмолитики или анальгетики. При возбуждении применяются успокоительные. С целью повышения иммунного статуса назначаются витамины C, B и PP. Все больные должны придерживаться постельного режима. Медикаментозная терапия продолжается 1–1,5 недели.
По окончании курса лечения проводятся контрольные анализы. Для ускорения выздоровления применяются лекарства на растительной основе. Они не содержат синтетических веществ, опасных для плода. Таким препаратом является Канефрон Н. Он выпускается в форме раствора и драже. Это лекарство не только помогает справиться с инфекцией, но и предупреждает образование камней. Канефрон Н оказывает мочегонный и противовоспалительный эффекты.
Дополнительные лечебные мероприятия
При хроническом пиелонефрите полезно санаторно-курортное лечение. При обострении следует соблюдать покой, а во время ремиссии нужно больше двигаться. Всем больным необходимо соблюдать следующие рекомендации:
- отказаться от вина и других спиртных напитков;
- пить больше ягодных морсов и компотов;
- придерживаться диеты.
Из меню нужно исключить острые блюда, жирную и жареную пищу. Для очищения почек рекомендуется больше пить. В аптечной сети имеются различные почечные сборы в виде чая. Перед их употреблением рекомендуется проконсультироваться с врачом. Из растительных средств при пиелонефрите помогают брусничный лист, ромашка, подорожник и шиповник. При неправильном лечении возможны рецидивы заболевания. Они наблюдаются в 15–30% случаев.
Профилактика пиелонефрита при беременности
Воспаление почек потенциально опасно для самой больной и плода. Основными методами профилактики пиелонефрита являются:
- устранение очагов хронической инфекции;
- предупреждение цистита и уретрита;
- лечение заболеваний половых органов;
- соблюдение стерильности при катетеризации;
- соблюдение правил интимной гигиены;
- частая смена нижнего белья;
- прием витаминов;
- регулярные прогулки;
- закаливание;
- ношение одежды, которая не оголяет поясницу;
- предупреждение переохлаждения;
- обильное питье;
- отказ от вредных привычек.
Всем беременным нужно обследоваться согласно календарю осмотров. В случае развития пиелонефрита проводится профилактика осложнений и рецидивов. Она включает в себя комплексное лечение (прием антибиотиков, уроантисептиков, обильное питье). Таким образом, пиелонефрит является опасным заболеванием. Если он возник на раннем сроке гестации, то большинство лекарств противопоказаны, так как идет закладка тканей плода. Полнота, своевременность и безопасность лечения являются ключом к выздоровлению и сохранению малыша.
Пиелонефрит у беременных возникает по разным причинам, и такой вид заболевания называют гестационным. Беременные страдают этим недугом из-за возникновения проблем в мочеиспускательной системе, где в первую очередь может зародиться инфекция, что провоцирует заболевание. Также любой воспалительный процесс в организме, будь то, зубное заражение, возбуждает гестацион. Последствия пиелонефрита при беременности могут быть не самыми лучшими, но, следуя лечению, их можно избежать.
Причины возникновения пиелонефрита
- Затруднение в мочеиспускании, причиной которого является рост матки. Она давит на мочевой пузырь, тем самым осложняет его работу.
- Гормональные изменения.
- Перенесенное заболевание пиелонефрита, цистита в детстве или до беременности, вспыхивает вновь.
- Сниженный иммунитет, переохлаждение и малоподвижный образ жизни.
Виды пиелонефрита
Проявление заболевания делят на два вида:
- первичный
- вторичный
Первичное заболевание возникает при изменении работы мочеиспускания. При этом заболевания почек не наблюдается.
Вторичным недугом пиелонефрита обусловлено воспалением мочевыводящих путей. Протекает вторичный пиелонефрит в двух фазах:
- Острый пиелонефрит – вспыхивает внезапно, симптомы проявляют себя за несколько часов, до пару дней. При правильном лечении, в течении трех недель, больной идет на поправку.
- Хронический пиелонефрит – проявляет себя медленно, возникает за счет бактерий, которые возбуждают процесс воспаления. В случае не своевременного лечения острого заболевания, недуг переходит в хронический. Очагом возникновения хронического недуга, является не функциональная работа почек и артериальная гипертония.

Влияние пиелонефрита на будущего ребенка.
В первую очередь существует большая возможность передачи заболевания ребенку. У малыша возможны патологии в развитии сердца и почек. Иммунитет становиться ослабленным, для ребенка последствия будут не самыми лучшими, которые приведут к частым простудным заболеваниям.

Пиелонефрит у беременной женщины развивает кислородную недостаточность плода, что так же мешает правильному развитию органов малыша. По этой причине дети рождаются с недовесом и слабостью. Так же врачи отмечают и более серьезные последствия заболевания:


- Поражение ЦНС;
- Желтушка – протекающая длительный срок;
- Температура тела малыша ниже требуемого.

Влияние пиелонефрита на плод
Очень важно вовремя обращаться к специалистам за помощью. Своевременное лечение приведет к спасению и мамы, и плода. Так, почти в девяносто процентов случаев, удается сохранить беременность, которая осложняется из-за болезни. Если не соблюдать лечение, опасность для плода на лицо. Выделим главные последствия:
- Передача, от матери к ребенку, инфекционного заболевания;
- Гипоксия плода;
- Воспаление важных внутренних органов малыша;
- Проявление конъюнктивита;
- Не правильное развитие органов;
- Нарушение питания плода, в следствии проявления гестоза у беременной женщины, из-за которого нарушается правильное кровообращение мозга, сердца, почек, плаценты.

Лечение пиелонефрита
· Позиционная терапия;
· Лекарственное лечение.
Позиционная терапия
Необходимо соблюдать простые правила поведения:
· Беременной женщине нельзя спать на спине, а предпочитать проводить сон на левом боку.


· На 20 неделе применять коленно-локтевую позу, что облегчит состояние беременной женщины. Проводить такое мероприятие полезно по несколько раз вдень, в течение пятнадцати минут. Для наглядного примера, просмотрите фото по ссылке ниже.

· Пить нормальное количество жидкости, до трех литров в день, если нет противопоказаний. Это могут быть: компот, кисель, вода, но не чай или кофе.

· Нельзя употреблять мочевыводящие чаи и травы.
Лекарственное лечение
Во время первого триместра лекарственное лечение не советуется. В этот период происходит закладка главных внутренних органов малыша. Если есть небольшие изменения в анализах урины, стоит придерживаться вышеперечисленных советов. К антибиотикам подход иной, их используют в случае высокой температуры, когда воспаление активно проявляет себя. Разрешается употребить для лечения пенициллин.

Во втором триместре разновидность антибиотиков более обширна, это:
- Фурадонин;
- цефалоспорин II и III категории.
А также группа макролидов:
- азитромицин;
- фурадонин;
- эритромицин.


Противопоказано к применению во время беременности:
- Бисептол;
- Тетрациклин;
- Левомицин;
- Фторхинолон.

Пиелонефрит – частый недуг во время беременности, который несет за собой сложные последствия. Но выполнять наставления врача необходимо, пусть это частые сдачи анализов, неоднократный осмотр врача, но это во благо вам и вашему ребенку.

Видео по теме статьи:
Страдает около 7% беременных. Заболевание способно нарушать нормальное течение беременности и развитие плода. Учитывая всю серьезность пиелонефрита, каждой беременной женщине необходимо несколько раз за всю беременность сдавать анализ мочи, чтобы вовремя заметить предвестники заболеваний почек.
Причины пиелонефрита беременных
Пиелонефритом называют воспаление чашечно-лоханочной системы почек. Воспаление вызывается бактериями. Приблизительно в 80% случаев пиелонефрит провоцируется условно-патогенной флорой: кишечной палочкой, энтеробактером, клебсиелой, - и . Реже виновниками недуга являются , . Бактерии попадают в почки либо из нижерасположенных мочевыделительных органов (уретра, мочевой пузырь), либо с током крови заносятся из очагов хронической инфекции.
Изменения, происходящие в женском организме при беременности, способствуют прогрессированию воспалительного процесса в почках. Так, гормональные изменения с усилением синтеза , приводят к снижению тонуса мочеточников, мочевого пузыря, почечных чашечек и лоханок. Это причиняет замедление тока мочи и ее застой, что можно считать идеальными условиями для размножения бактерий.
Кроме того, увеличивающаяся матка оказывает сильное давление на мочеточники, что также вызывает нарушение должного пассажа мочи. Именно поэтому пиелонефрит зачастую возникает в конце второго триместра (на 22-26-й неделях), когда матка уже сильно увеличивается в размерах.
Когда беременная женщина заболевает пиелонефритом впервые в своей жизни, говорят о развитии гестационного пиелонефрита . Также бывают такие ситуации, когда у женщины имелся хронический пиелонефрит еще до зачатия ребенка, а во время беременности болезнь обострилась. Вне зависимости от формы болезни применяемое лечение единое.
Симптомы пиелонефрита у беременных
Пиелонефрит у беременных может протекать по-разному. Так, при остром пиелонефрите симптомы болезни выражены, ухудшается общее самочувствие. Хронический пиелонефрит протекает, как правило, малосимптомно и заподозрить воспалительный процесс можно только лишь при обнаружении определенных отклонений в анализах мочи.
Острый пиелонефрит сопровождается повышением температуры, которая может достигать очень высоких цифр. Женщина ощущает себя разбитой, уставшей. Ее могут беспокоить озноб, головные боли. Одновременно появляется , которая может быть более выраженной с одной стороны. Боль способна отдавать в нижнюю часть живота, бедро, пах. Если пиелонефрит сопровождается воспалением нижних мочевыделительных органов, женщину беспокоят еще и частые позывы к мочеиспусканию, чувство жжения при этом.

Хронический пиелонефрит может давать о себе знать разве что незначительным повышением температуры, быстрой утомляемостью, дискомфортом в пояснице. В случае обострения симптомы пиелонефрита становятся более выражены. Нередко беременные не подозревают у себя наличия болезни. В таком случае женщины узнают от врача об имеющимся пиелонефрите лишь только после результатов . При исследовании мочи в ней определяются лейкоциты, бактерии, а также в небольшом количестве белок.
Пиелонефрит - это совсем не безобидное заболевание. Воспалительный процесс осложняет течение беременности, родов и даже способен привести к нарушению развития плода.
К осложнениям пиелонефрита беременных можно отнести:
- Поздний гестоз ();
- Невынашивание беременности;
- Инфицирование плода;
- Гипотрофию плода.
Лечение пиелонефрита при беременности
При выявлении острого пиелонефрита больную госпитализируют в стационар . Это обязательное условие, поскольку женщина должна соблюдать постельный режим, а терапия должна проводиться под присмотром акушер-гинеколога или нефролога.
Основа лечения заключается в назначении , только эти лекарства способны уничтожить бактерии, вызвавшие пиелонефрит. В лечении беременных используют максимально безопасные антибиотики, а именно:
- Пенициллины (Ампициллин, Оксациллин);
- Цефалоспорины (Цефуроксим, Цефоперазон);
- Макролиды (Джозамицин, Азитромицин).
 В первом триместре беременности, когда еще формируются органы плода, в лечении мамы отдают предпочтение пенициллинам
. Со второго триместра уже назначают макролиды и цефалоспорины. Длительность лечения антибиотиками в среднем составляет десять-четырнадцать дней.
В первом триместре беременности, когда еще формируются органы плода, в лечении мамы отдают предпочтение пенициллинам
. Со второго триместра уже назначают макролиды и цефалоспорины. Длительность лечения антибиотиками в среднем составляет десять-четырнадцать дней.
Важно! Совместно с антибиотиками назначают антисептические препараты из группы нитрофуранов (Фурагин). Растительные уроантисептики (Канефрон) используют в качестве дополнительного лечения. Одними этими препаратами без антибиотиков победить пиелонефрит не удастся.
При наличии интоксикации беременной проводят дезинтоксикационную терапию. Чтобы восстановить пассаж мочи женщине назначают спазмолитические средства (Дротаверин, Папаверин). Кроме того, лучшему оттоку мочи способствует укладывание беременной на здоровый бок с приподниманием ног. С этой же целью женщине рекомендуют несколько раз в день принимать коленно-локтевое положение на десять минут . В это время можно листать журнал, смотреть планшет, чтобы скоротать время.
Пиелонефрит – это воспалительный процесс, возникающий вследствие размножения инфекции в почках. Наиболее распространёнными возбудителями заболевания являются кишечная палочка (Escherichia coli), стафилококки (Staphylococcus), энтерококки (Enterococcus), протеи (Proteus).
Иногда в карточке врач записывает вместо диагноза шифр болезни, который берётся из Международной классификации болезней десятого пересмотра.
Код по МКБ-10 для гестационного пиелонефрита:
О23.0 Инфекция почек при беременности
Что такое гестационный пиелонефрит?
Гестационным он зовётся, когда причиной возникновения является беременность. Во время всего периода вынашивания, размеры матки беспрерывно увеличиваются, оказывая на мочеточники (особенно на правый) чрезмерное давление, в результате чего расширяются верхние мочевые пути (почечные лоханки и мочеточники).
Патологический процесс расширения начинается со второй половины гестации, достигая пика на первых неделях третьего триместра, и прекращаясь вскоре после родов. Под действием гормонов беременности (прогестерона и ХГЧ) помимо расширения почечных лоханок и мочеточника происходит ухудшение двигательной способности мочевыводящих путей, из-за чего отток мочи (урины) нарушается. Застоявшаяся моча является благоприятной средой для попадания и размножения инфекции в мочевых путях.
Пути проникновения болезнетворных микробов:
- гематогенный путь (вследствие бактериемии) . При наличии очага инфекции в любой части организма происходит проникновение болезнетворных бактерий в кровоток. По крови бактерии расходятся по организму и, попадая в подходящие условия, начинают размножаться.
- восходящий путь (по мочевым путям) . От инфицированного мочеиспускательного канала или мочевого пузыря (при уретрите, цистите) патогенные микроорганизмы перемещаются вверх по мочевой системе, поражая почечные лоханки. Таким образом, невылеченный цистит может стать причиной развития данной болезни.
При наличии очага заражения во влагалище (например, при вагините) через время происходит перенос бактерий из влагалища в уретру, возникает уретрит, который может перерасти в пиелонефрит.
Повышается риск развития болезни, если до или во время вынашивания ребёнка у женщины наблюдался цистит , бессимптомная бактериурия, нарушение оттока урины или другие проблемы с мочевой системой.
Если будешь ходить босиком по холодному полу, сидеть на холодном или купаться в холодной воде, то застудишься!
Обнаружение мочевины в крови больше 8,3 ммоль/л говорит о нарушении работы органа.
Высокий уровень альбумина может указывать на наличие хронического заболевания почек.
5. Принятие коленно-локтевого положения по 15-20 минут по 3-5 раз/сутки. Эта поза способствует улучшению оттока урины при затруднённом мочевыведении.
На протяжении всего лечения должно происходить тщательное наблюдение за состоянием ребёнка для раннего обнаружения возможной гипоксии и задержки его развития.
При повторном пиелонефрите в мочеточник через мочеиспускательный канал вводят катетер для отвода урины, назначают антибактериальную терапию.
Хирургическое вмешательство необходимо, лишь если приём медпрепаратов не дал ожидаемых результатов или воспаление усугубилось гнойным процессом в сочетании с разрушением клеток почек. В тяжёлых случаях из-за отсутствия должного лечения заболевание может стать причиной почечной недостаточности, развития абсцесса почки, грозить женщине летальным исходом.
Избежать негативных последствий поможет квалифицированная медицинская помощь. Если предлагается госпитализация, не следует отказываться!
После лечения необходимо до конца гестации 1 раз в 2 недели сдавать мочу на общий анализ, и ежемесячно – на бактериальный посев. Вероятность повторного обострения недуга до родов составляет около 20%.
Профилактика болезни
Женщина в положении должна сдавать мочу на анализ при каждом плановом посещении гинеколога, ведь профилактика недуга сводится к своевременному обнаружению бессимптомной бактериурии.
Можно ли избежать обострение пиелонефрита при беременности? Для предотвращения ремиссии хронической формы заболевания следует с конца первого триместра принимать урологические фитопрепараты, например, Канефрон Н, Бруснивер сбор, и систематически выполнять упражнения для улучшения работы мочевой системы.
Также важно соблюдать питьевой режим, употребляя достаточное количество чистой воды без газа (не менее 1,5 л/сутки).
Роды при пиелонефрите
При остром пиелонефрите кесарить крайне нежелательно, так как инфекция в почках может усугубить состояние родильницы после родов. Родоразрешение проходит естественным путём с обязательным введением спазмолитических средств для облегчения почечных болей.
Наличие пиелонефрита в анамнезе не является показанием для кесарева сечения, прерывания беременности (кроме случаев, когда женщина рискует потерять здоровье или жизнь).
Хроническая форма болезни часто осложняется поздним токсикозом, из-за чего акушеры вынуждены проводить медикаментозную стимуляцию родов, в экстренных случаях даже прибегать к кесареву сечению.
После выписки из роддома больную ставят на учёт к урологу (нефрологу).
Беременность - важный этап в жизни каждой женщины, который длится 9 месяцев и заканчивается рождением долгожданного малыша. К сожалению, вынашивание потомства также служит стрессовым фактором для организма, в результате воздействия которого обостряются многие хронические заболевания, находящиеся в спящем режиме. Первые признаки пиелонефрита во время беременности известны далеко не всем: этим объясняется низкая обращаемость к специалисту. Чтобы обезопасить себя и своего малыша от возможных осложнений и негативных последствий, необходимо регулярно сдавать анализы и следить за состоянием здоровья на протяжении всей беременности.
Что представляет собой пиелонефрит во время беременности
Пиелонефрит - воспалительное заболевание чашечно-лоханочного аппарата почек, которое вызывается бактериями и может проявиться на любом сроке беременности. Недуг бывает как острым (впервые возникшим и длящимся от двух до пяти дней), так и хроническим (с постоянно сменяющими друг друга фазами обострения и ремиссии). Основная триада симптомов состоит из повышения артериального давления, болей в пояснице и появления белка с кровянистыми примесями в моче.
Знание анатомии почек поможет разобраться в причинах развития пиелонефритаНормальная почка состоит из нескольких мелких чашек, объединённых в более крупные лоханки, из которых урина по мочеточнику направляется в мочевой пузырь. Такое строение обеспечивает лучшую фильтрацию всей жидкости, находящейся в организме. Во время беременности увеличенная матка слегка давит на органы мочевыделительной системы, провоцируя таким образом застойные явления. Это создаёт оптимальные условия для роста и развития патогенной микрофлоры.
Причины возникновения заболевания
Пиелонефрит - заболевание, которое вызывается преимущественно возбудителями бактериального характера. К самым часто встречаемым представителям относятся:
- стафилококк;
- стрептококк;
- протей;
- синегнойная палочка;
- клебсиелла;
- кишечная палочка;
- энтерококк;
- некоторые виды простейших.
И также необходимо учитывать внешние и внутренние факторы, которые увеличивают риск развития воспалительных процессов в организме. Это:
- недавно перенесённые операции;
- травматические повреждения органов брюшной полости и забрюшинного пространства;
- малоподвижный образ жизни;
- частая смена климатических поясов;
- наличие хронических заболеваний (ВИЧ, гепатит, сифилис, туберкулёз, сахарный диабет, гипертония, эндокринные патологии);
- аномалии развития мочеполовой системы (отсутствие мочеточника, удвоение почек, недоразвитие мочевого пузыря);
- обратный заброс урины в чашечно-лоханочную систему;
- незащищённые половые акты с большим количеством сексуальных партнёров;
- нарушение правил санитарной культуры и личной гигиены;
- низкая информированность о состоянии собственного здоровья.
Возбудитель пиелонефрита попадает в организм женщин тремя путями: через кровь, лимфатическую жидкость и уретру. Чаще всего встречается первый вид передачи, причём источник инфекции может располагаться в любом участке организма.
К примеру, недолеченный кариес или загноившаяся царапина способны стать непосредственной причиной развития пиелонефрита.
После проникновения в человеческое тело бактерия оседает в лимфатических узлах, где начинается первый цикл её размножения, который заканчивается миграцией в кровеносное русло. С током жидкости она доносится до почечной системы, поражая лоханки и чашечки. В этом месте начинаются активные процессы повреждения и гибели клеток, что сопровождается набуханием органа, вызывающим первый болевой синдром. Почки гораздо хуже выполняют свою функцию, развиваются отёки и признаки уремической интоксикации организма: тошнота, рвота, общая слабость и нарушения сна. На более позднем этапе происходит разрастание соединительной ткани на месте умерших клеток - так развивается острая или хроническая почечная недостаточность, которая может стать причиной гибели пациентки и плода.
Симптоматические проявления пиелонефрита во время вынашивания ребёнка
Все общие и местные признаки пиелонефрита довольно часто складываются в картину, которая позволяет заподозрить диагноз. Типичная форма заболевания начинается с интоксикации, к которой затем присоединяются симптомы почечного поражения, но в случаях осложнённого пиелонефрита всё может быть совершенно наоборот.
В своей клинической практике автор этой статьи столкнулся со случаем, когда беременная женщина обратилась с жалобами на гиперактивность ребёнка во время процесса мочеиспускания. Малыш начинал сильно пинаться, доставляя существенный дискомфорт. Это вынудило девушку посетить врача, в результате чего ей был поставлен диагноз двустороннего пиелонефрита.
 Боли в пояснице - частый симптом пиелонефрита
Боли в пояснице - частый симптом пиелонефрита К местным проявлениям недуга относят:
- боль тянущего характера в области поясницы;
- покраснение и помутнение мочи, появление в ней сгустков и инородных примесей;
- нарушения мочеиспускания: задержка урины, рези, жжение и зуд, выделение капель мочи;
- повышение артериального давления;
- появление отёчности в области лица.
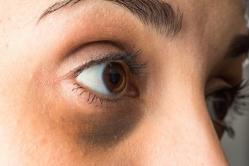
 Отёчность лица свидетельствует о накоплении жидкости в теле
Отёчность лица свидетельствует о накоплении жидкости в теле Генерализованные признаки воспаления почек:
- слабость, вялость, сильная утомляемость;
- головные боли и головокружения;
- нарушения аппетита;
- плохой сон;
- повышение температуры;
- апатия и депрессивность;
- раздражительность;
- усталость в вечернее время;
- уменьшение работоспособности;
- низкая выносливость.
Таблица: характеристика симптомов пиелонефрита на разных сроках беременности
| Сравнительный клинический признак | Первый триместр (1–13-я неделя) | Второй триместр (14–27-я неделя) | Третий триместр (с 28-ю по 40-ю недели) |
| Повышение температуры | до 37–38 градусов | 38–39 градусов | до 40 градусов |
| Появление белка и крови в моче | до 1 грамма в литре | 1–3 грамма в литре | более 3 грамм на литр |
| Подъём артериального давления выше нормы на 20–30 мм ртутного столба | практически не характерен | встречается у 40–60% всех пациенток | большинство больных (до 90%) страдает от гипертонических кризов и периодических потерь сознания |
| Нарушения мочеиспускания | невозможность полностью опустошить мочевой пузырь, ощущение переполнения | дискомфорт при мочеиспускании, связанный с нарушением отхождения урины | ложные позывы, зуд и жжение в уретре |
| Болевой синдром | локализован в области почек, усиливается при стрессах и физических нагрузках | в пупочной области с отдачей в пах и верхнюю часть бедра | ощущается равномерно по всей поверхности спины ниже края лопаток, может отдавать в пупок |
Методики постановки диагноза
Первым врачом, к которому женщина обратится со своими жалобами, является акушер-гинеколог. Он в дальнейшем перенаправляет больную к нефрологу. Специалист начинает работу с опороса: от пациентки требуется максимально подробно изложить время появления первых симптомов и их характеристики, описать проводимое ранее лечение. Если болезнь существовала до беременности, необходимо уточнить сроки последнего обострения и его длительность.
Считается, что склонность к развитию почечных заболеваний передаётся по наследству. Женщины, чьи ближайшие родственники страдали от пиелонефрита, имеют на двадцать процентов больше вероятность развития у них подобного состояния.
После окончания беседы и выяснения основных жалоб доктор переходит к осмотру. Беременную просят раздеться до пояса и внимательно осматривают. О развитии в организме воспалительной патологии свидетельствуют:
- бледность и сухость кожи и слизистых оболочек;
- заеды в области рта;
- синяки под глазами;
- отёчность шеи и лица;
- белесоватый налёт на языке.
А ещё специфическим методом диагностики пиелонефрита является проверка симптома Пастернацкого. Для этого врач помещает ладонь одной руки на нижний край рёберной дуги на спине, после чего наносит по ней удары кулаком другой руки. При развитии воспалительного процесса в почках боль усиливается и мигрирует в противоположную сторону.
С какими болезнями чаще всего путают недуг
Пиелонефрит - довольно распространённое заболевание из группы почечных патологий, которые встречаются у большей части населения. Они имеют крайне похожую клиническую симптоматику, что значительно затрудняет диагноз. Многие пациентки бессознательно игнорируют свои жалобы или же обращаются за помощью к совершенно другому специалисту, который не может правильно понять и прочитать клинические признаки.
Чаще всего пиелонефрит у беременных дифференцируют со следующими недугами:
- циститом;
- уретритом;
- гломерулонефритом;
- кистой почки;
- злокачественными и доброкачественными заболеваниями органов малого таза и забрюшинного пространства;
- внематочной беременностью;
- выкидышем;
- симптоматической артериальной гипертензией и гипертонической болезнью;
- эклампсией и преэклампсией;
- диабетической, паранеопластической, токсической, медикаментозной, алкогольной нефропатией;
- передозировкой лекарственных препаратов или наркотических средств;
- туберкулёзом мочеполовой системы;
- мочекаменной болезнью.
Лабораторные исследования при пиелонефрите
Чтобы получить как можно больше информации о состоянии здоровья беременной женщины, необходимо регулярно производить оценку всех анализов. Для этого сдаётся кровь и несколько видов исследования мочи. Через пару дней доктор получает все результаты, на основании которых можно сделать вывод о поражении чашечно-лоханочной системы.
 Кровь в моче - грозный признак развития недуга
Кровь в моче - грозный признак развития недуга Чаще всего назначают:
- Общий анализ крови - стандартный скрининговый тест, который проводится всем пациенткам, поступающим в клинику на дообследование. При пиелонефрите наблюдаются выраженные воспалительные изменения: повышение лейкоцитов, лимфоцитов, нейтрофилов, макрофагов, скорости оседания эритроцитов и С-реактивного белка. Также могут встречаться явления анемии с пониженным гемоглобином и тромбоцитами.
- Анализ мочи по Нечипоренко проводится при исследовании первой утренней порции урины. Её тщательно перемешивают стеклянной палочкой, помещают в специальные камеры, где под микроскопом производится подсчёт всё тех же клеточных элементов. Во время пиелонефрита всегда выражено повышение лейкоцитов от двух тысяч, эритроцитов - более тысячи, а цилиндров - более двадцати единиц.
- Общий анализ урины оценивает преимущественно физические свойства. В норме моча имеет соломенно-жёлтый цвет, умеренную плотность и прозрачность. Воспалительный процесс проявляется появлением крови или даже сгустков, помутнением мочи, образованием кристаллического осадка. А также можно выявить таким способом наличие патогенных микроорганизмов.
- Бактериологический посев мочи. После микроскопии осадка урины его переносят на различные питательные среды с помощью ватной палочки. Через несколько дней оценивают уровень роста бактерий. Так появляется возможность обнаружить, какой именно возбудитель служит причиной инфекции, а также подобрать специфическое лечение.
Инструментальные исследования при заболевании
Благодаря достижениям современной медицины появляется возможность оценить состояние почек, не прибегая к инвазивным оперативным методам. Инструментальные способы обследования не могут заменить лабораторные, но являются отличным дополнением к подтверждению диагноза пиелонефрита. К сожалению, использование их во время беременности также ограничено. Чаще всего применяются такие методы, как:

Основные способы лечения пиелонефрита во время беременности
Терапия воспалительных заболеваний в чашечно-лоханочной системе - довольно длительный и трудоёмкий процесс, который во многом осложняется тем, что большинство стандартных препаратов принимать во время беременности запрещено. Сильный упор делается на средства народной медицины и фитотерапию. Изменение стиля питания и питьевого режима также благоприятно сказывается на состоянии здоровья женщины.
Важные принципы терапии пиелонефрита во время вынашивания ребёнка:
- уменьшение болевого синдрома;
- нормализация артериального давления;
- стимуляция активности клеток иммунной системы;
- выведение лишней жидкости из организма;
- восстановление водно-солевого и кислотно-щелочного равновесия;
- отсутствие негативного влияния на плод;
- уничтожение бактериального возбудителя, спровоцировавшего появление инфекции.
Медикаментозные препараты для лечения недуга
В период беременности организм матери воспринимает многие вещества в качестве инородных компонентов. Они также могут серьёзно повлиять на развитие маленького человека, нарушив созревание его органов и тканей. Чаще всего от употребления медикаментов страдают нервная, эндокринная, дыхательная системы, а также появляются внешние уродства и деформации лицевого черепа.
В практике автора этой статьи встречались клинические случаи, когда женщины самостоятельно назначали и отменяли себе противомикробные препараты. К сожалению, в подавляющем большинстве случаев дети рождались с серьёзными нарушениями слуха, зрения, обоняния, встречалась глубокая расщелина верхнего нёба или незаращение отверстий в предсердной перегородке, что вело к нарушению нормального тока крови.
Лучшим средством для борьбы с возбудителями пиелонефрита являются антибиотики: они убивают патогенную микрофлору, препятствуя дальнейшему размножению и развитию микроба в клетках организма. При применении этих групп препаратов не происходит токсического влияния на малыша:
- Пенициллинины: Бензилпенициллина натриевая и калиевая соль, Бициллин-1, Бициллин-5, Оксациллин, Ампициллин, Ампиокс, Флемоксин, Диклоксациллин, Азлоциллин.
- Цефалоспорины: Цефалексин, Цефазолин, Цефаклор, Цефуроксим, Цефпиром, Цефепим, Цефобид, Роцефин, Фортум, Клафоран, Цеклор, Верцеф, Кефлекс, Зиннат, Зинацеф.
- Макролиды: Эритромицин, Рокситромицин, Кларитромицин, Мидекамицин, Макропен, Клацид, Рулид, Олеандомицина фосфат, Линкомицин.
Другие группы препаратов, используемых для лечения недуга:
- Растительные средства, мягко выводящие из организма лишнюю жидкость, токсины и шлаки. К ним относится Канефрон, Цистон, Фитолизин, почечные сборы аптечного приготовления.
- Гипотензивные препараты применяются для уменьшения артериальной гипертензии и снижения уровня давления до нормальных цифр. В акушерстве и гинекологии применяют Верапамил, Дилтиазем, Лабеталол, Норваск, Каптоприл, Эналаприл.
- Стимуляторы деятельности иммунной системы помогают активировать внутренние резервы организма и направить силы клеток на борьбу с возбудителем инфекции. Чаще всего используют Тималин, Тимоген, Тактивин, Циклоферон и препараты иммуноглобулина человека.
- Из мочегонных средств следует применять Мочевину, Маннитол, Триамтерен, Индапамид, а также любые минеральные воды и фруктово-овощные морсы.
Фотогалерея: антибиотики и другие средства, применяемые для терапии пиелонефрита
Ампициллин хорошо переносится во время беременности
Цефтриаксон нужно растворить в новокаине
Эритромицин помогает убрать микроорганизмы
Канефрон оказывает противовоспалительное, спазмолитическое, антисептическое и диуретическое действие
 Каптоприл применяется для лечения артериальной гипертензии
Индапамид выводит лишнюю воду из организма и понижает давление
Каптоприл применяется для лечения артериальной гипертензии
Индапамид выводит лишнюю воду из организма и понижает давление
Культура питания беременных женщин - отдельная наука, азы которой необходимо постигать в школе будущих матерей. Стоит отметить, что при воспалении чашечно-лоханочной системы почек от привычного стиля питания придётся отказаться. Все блюда необходимо запекать, отваривать или тушить: жареные, копчёные и вяленые деликатесы должны быть исключены из рациона. Количество приёмов пищи в течение дня не менее пяти: завтрак, обед, ужин, несколько плотных и полезных перекусов. Также обязательно соблюдать питьевой режим, употребляя не менее двух литров чистой воды в сутки.
Возможные варианты завтраков:
- каша на воде или на молоке (рисовая, овсяная, геркулесовая, гречневая, пшённая) с добавлением ягод, мёда или орехов;
- творог не менее пяти процентов жирности со сметаной;
- йогурт без добавок и хлебцы с сыром и маслом.
- суп (гороховый, куриный, грибной, солянка, борщ, щи, кремовый, сырный, пюре) с несколькими кусочками цельнозернового хлеба;
- тушёные овощи в собственном соку;
- рыбная, мясная тарелка.
Что можно есть на ужин:
- макароны твёрдых сортов с гуляшом;
- отварную картошку с куриной грудкой;
- запечённые овощи или рагу с индейкой;
- сёмгу с гречневой кашей.
- йогурт, творожок, кефир, ряженка;
- свежие фрукты;
- орехи;
- мюсли;
- горький шоколад.
Что строго запрещено употреблять во время пиелонефрита:
- чипсы, сухарики;
- фастфуд;
- газированные напитки;
- любой алкоголь;
- полуфабрикаты;
- заварную лапшу;
- сладости промышленного производства;
- чёрный кофе.
Фастфуд плохо влияет на обмен веществ Кофе повышает давление Чипсы содержат много соли
Народная медицина в качестве вспомогательного средства
Давно известно, что природные рецепты применяются женщинами по всему миру с целью облегчить своё текущее состояние и не навредить малышу. Многие сознательно отказываются от приёма традиционных лекарств, полностью замещая их различными чаями и отварами. Такое поведение не является правильным, так как все средства народной медицины помогают избавиться только от клинических симптомов, но практически не способны повлиять на жизненный цикл бактерии, вызывающей пиелонефрит.
Основные плюсы природных средств:
- дешевизна;
- простота приготовления и использования;
- возможность самостоятельно собрать ингредиенты;
- минимальный вред здоровью матери и ребёнка;
- хороший эффект от применения.
К минусам относят:
- возможность возникновения аллергических реакций;
- индивидуальную непереносимость во время беременности;
- быструю потерю эффекта при прекращении употребления.
Рецепты народной медицины, которые помогают справиться с проявлениями пиелонефрита при беременности:
- Возьмите три крупные морковки и две свёклы, с помощью соковыжималки сделайте сок. Разбавьте 200 мл сока 100 мл горячей воды и пейте натощак. Свёкла и морковь не только содержат большое количество витаминов, но и оказывают выраженное стимулирующее действие на иммунную систему человеческого организма, заставляя её бороться с бактериями. Употреблять такой сок необходимо в течение двух месяцев.
- Три пакетика аптечной ромашки заварите в пол-литровой кружке кипятка. После остывания выпейте раствор маленькими глотками. Процедуру лучше всего проводить в то время, когда вы не планируете надолго отлучаться из дому: ромашка оказывает мягкое мочегонное действие, выводит из тела вредные токсические вещества и шлаки.
- 200 грамм измельчённых листьев лопуха бросьте в кастрюлю с литром горячей воды и варите на медленном огне, помешивая по часовой стрелке. Как только жидкость остынет, разделите её на три равные порции, которые необходимо будет выпить в течение дня. Листья лопуха отлично справляются с лечением воспалительных процессов.
Фотогалерея: средства народной медицины при пиелонефрите
Свёкла и морковь содержат много полезных веществ Ромашка стимулирует мочеиспускание Лопух снимает воспаление
Видео: грамотная терапия воспаления почек во время беременности
Прогнозы и возможные осложнения заболевания
Пиелонефрит - довольно грозный недуг инфекционного характера, неправильное лечение которого отрицательно сказывается на здоровье как матери, так и ребёнка. Именно поэтому большинство беременных женщин лечится в условиях стационара, а не на дому. Это позволяет снизить процент материнской и младенческой смертности в два-три раза.
При необходимости пациенткам выдаётся больничный лист сроком до пятнадцати дней. Решение о его продлении выносит врачебная комиссия.
Инвалидность назначается только больным с хроническим пиелонефритом, существующим уже в течение длительного времени. Первая группа полагается лицам с тяжёлой формой почечной недостаточности, которые не могут существовать без ежемесячных процедур диализа - очистки крови с помощью специальных аппаратов. В этом случае о вынашивании беременности не может быть и речи. Вторая группа инвалидности присваивается при хроническом пиелонефрите с частыми обострениями и осложнениями, а также начальной форме недостаточности почек. Беременность обычно завершается операцией кесарева сечения. Лица, входящие в третью группу, испытывают периодические нарушения мочеиспускания и могут самостоятельно рожать.
Возможные осложнения пиелонефрита у беременных женщин:
- острая или хроническая недостаточность почек;
- гестозы и токсикозы;
- нарушения периферического кровообращения;
- тромбозы и тромбоэмболии магистральных сосудов;
- инфекционно-токсический шок и развитие сепсиса;
- преждевременные роды, выкидыши на ранних сроках, мертворождения;
- внутриутробное инфицирование плода;
- аномалии формирования нервной, сердечно-сосудистой, дыхательной и эндокринной систем у младенца;
- гибель ребёнка на поздних и ранних сроках.
Профилактика пиелонефрита во время беременности
В период вынашивания младенца женщина особенно уязвима и подвержена влиянию различной патогенной микрофлоры. Любое переохлаждение, длительное пребывание на холоде или случайно подхваченная инфекция могут стать причиной развития пиелонефрита. К сожалению, большинство факторов окружающей среды имеет значительное влияние на организм, и полностью удалить их не представляется возможным. Однако в настоящее время широко используется система профилактических мероприятий, направленная на защиту женского здоровья.
В своей практической деятельности автор этой статьи не раз сталкивался с различными стадиями и видами пиелонефрита у беременных. После лечения всем пациенткам была назначена специфическая профилактика и даны некоторые рекомендации по коррекции обычного образа жизни. У тех, кто смог отказаться от вредных привычек и изменить стиль питания, не встречалось рецидивов пиелонефрита. У других же, наоборот, течение болезни осложнялось образованием камней в почках и мочеточниках.
- Откажитесь от вредных привычек. Алкоголь, никотин и наркотики, употребляемые во время беременности, не только являются причиной задержки развития плода и риска преждевременных родов, но и наносят серьёзный удар по здоровью всего организма. Сигаретный дым вызывает спазмы сосудов, отвечающих за питание почек, а этиловый спирт, содержащийся в алкоголе, нарушает образование здоровых клеток.
 Спиртные напитки во время беременности употреблять недопустимо
Спиртные напитки во время беременности употреблять недопустимо - Следите за гигиеной. Известно, что в области влагалища, уретры и анального отверстия обитает огромное количество патогенных микроорганизмов, которые могут с током мочи заноситься обратно в почечные лоханки. Именно поэтому так важно ежедневно принимать утренний и вечерний душ или ванну, использовать тонкие прокладки для выделений и менять постельное и нательное бельё. Помните, что обычные гели и шампуни не подойдут для интимной гигиены и могут нарушить микрофлору влагалища, спровоцировав дисбактериоз. Рекомендуется приобрести для этих целей специальное мыло в аптеке.
- Посещайте гимнастику для беременных. Многие женщины считают, что ожидание родов - процесс, во время которого можно максимально расслабиться и не поддерживать нужную физическую форму. Однако упражнения оказывают не только тонизирующий эффект на мышцы, но и способствуют уменьшению венозного и артериального застоя в области малого таза. Вы можете заниматься как в домашних условиях, так и на групповых тренировках с мастером. Дополнительным плюсом к общей физкультуре будет упражнение с фитболом: оно же помогает лучше подготовиться к предстоящим родам.
 Гимнастика помогает поддерживать организм в тонусе
Гимнастика помогает поддерживать организм в тонусе - Одевайтесь всегда соответственно погоде. Беременные гораздо сильнее подвержены развитию простудных и вирусных заболеваний, которые атакуют организм при переохлаждении. Если вы большое количество времени проводите на улице, выбирайте длинные пуховики или шубы, тёплые куртки и свитера из натуральной шерсти.
- Лечите имеющиеся гнойно-воспалительные заболевания до планирования беременности. Как было сказано ранее, источником бактериальной микрофлоры при пиелонефрите может служить кариес, карбункул, фурункул или даже старая царапина. Врачи настоятельно рекомендуют проходить полный медицинский осмотр для выявления и устранения подобных недугов. При необходимости женщине назначается антибактериальная терапия на срок до двух недель. После проведения всех мероприятий можно спокойно приступать к планированию беременности.
 Лечение кариеса необходимо проводить до беременности
Лечение кариеса необходимо проводить до беременности - Сдавайте необходимые анализы и участвуйте в скринингах. Считается, что система регулярной проверки крови и мочи позволит выявить даже самую раннюю стадию развития пиелонефрита. Встать на учёт в женской консультации своей поликлиники необходимо в период до двенадцати недель. Если вы заболели пиелонефритом на поздних сроках, первым делом стоит поставить в известность лечащего врача.